SWEET-синдром. Випадок із клінічної практики
Спаська Г.О.1, Бакун Т.В.1, Узун С.В.2, Луріна Н.А.1, Грищенко К.М.1
- 1Національний військово-медичний клінічний центр «Головний військовий клінічний госпіталь», Київ
- 2Українська військово-медична академія, Київ
Резюме. Нейтрофільні дерматози — гетерогенна група захворювань, що характеризуються як локальним, так і генералізованим ураженням шкіри з/без системних проявів. Ці захворювання заслуговують на пильну увагу внаслідок вираженості та тяжкості симптомів, а також їх можливої предикторної ролі щодо пухлинних процесів. Спільним для всіх нейтрофільних дерматозів є характерна проліферація нейтрофільних гранулоцитів у дермі. Клінічний діагноз має бути підтверджений результатами патогістологічного дослідження, а лікування слід проводити залежно від тяжкості захворювання та його основної причини. До нейтрофільних дерматозів належать Sweet-синдром, гангренозна піодермія, хвороба Бехчета, нейтрофільна кропив’янка, субкортикальний пустульозний дерматоз, долонно-підошовний пустульоз, акродерматит Аллопо, гострий генералізований екзантематозний пустульоз, дитячий акропустульоз тощо [1]. Мета. У цій статті описано випадок синдрому Світа, або гострого фебрильного нейтрофільного дерматозу у чоловіка віком 59 років з метою привернення уваги до важливості своєчасної діагностики цієї патології. Найчастішим проявом цього захворювання є ураження шкіри, однак можуть залучатися й інші органи і системи. Нами проведено диференційний діагноз з іншими системними захворюваннями сполучної тканини, мієло- та лімфопроліферативними процесами, що мають схожу клінічну картину. Описано також успішне лікування цього хворого. Висновки. Своєчасна діагностика Sweet-синдрому потребує високого ступеня настороженості не тільки ревматолога, а й лікарів інших спеціальностей (дерматолога, терапевта, сімейного лікаря). Біопсія шкіри може бути використана для диференційної діагностики з іншими шкірними захворюваннями, системними захворюваннями сполучної тканини. Обов’язковим є проведення онкопошуку у таких хворих. Глюкокортикоїди є препаратами вибору у лікуванні Sweet-синдрому. При їх непереносимості, недостатній ефективності можливе додавання до терапії стероїдзберігального препарату (метотрексат або ін.). Вибір терапії залежить від ступеня тяжкості ураження шкіри, хронізації захворювання, наявності ураження інших органів і систем організму.
DOI: 10.32471/rheumatology.2707-6970.20693
УДК: 616.516.5-006.38.03
Sweет-синдром (гострий фебрильний нейтрофільний дерматоз) (Sс) — запальне захворювання, яке характеризується гострим виникненням болючих, набряклих та еритематозних папул, бляшок або вузлів на шкірі. Шкірні зміни часто супроводжуються лихоманкою та лейкоцитозом. Крім того, у патологічний процес можуть залучатися очі, внутрішні органи та опорно-руховий апарат, тому це захворювання становить значний інтерес не лише для ревматологів та дерматологів, а й лікарів інших спеціальностей [3].
У 1964 р. доктор Роберт Дуглас Світ увів термін «гострий фебрильний нейтрофільний дерматоз» для опису 8 жінок віком 32–55 років з лихоманкою, лейкоцитозом, хворобливим висипом на шкірі у вигляді бляшок різного діаметру та дермальними нейтрофільними інфільтратами за результатами гістологічного дослідження. Інфекційний етіологічний агент не був виявлений, відмічено хороший терапевтичний ефект від системної терапії глюкокортикоїдами (ГК). З того часу описано багато клінічних випадків Sс. Середній вік дебюту захворювання становить 37–57 років. Одні автори повідомляють про переважання жінок у співвідношенні від 3:1 до 8:1, інші — про майже еквівалентний розподіл за статтю [1, 4].
Деякі автори поділяють Sс на основі етіологічного чинника на три підтипи: класичний Sс; паранеопластичний Sс; лікарсько зумовлений Sс (табл. 1).
| Класифікація | Розлад / лікарські засоби |
|---|---|
| Класичний підтип |
|
| Паранеопластичний |
|
| Лікарсько-індукований |
Зазвичай розвивається приблизно через 2 тиж після застосування деяких препаратів у пацієнтів, які не мають попередньої історії застосування цього препарату.
|
Sс, асоційований зі злоякісними новоутвореннями, становить значну частину випадків цієї патології. У одному з оглядів за 1993 р. описано 118 пацієнтів із Sс, серед яких у 25 (21%) відзначали гематологічну або солідну пухлинну злоякісність. Sс може передувати, слідувати або проявлятися одночасно зі злоякісними новоутвореннями. У пацієнтів з наявністю онкологічної патології в анамнезі розвиток Sс може випереджати рецидив захворювання [3].
Клінічні прояви. Підвищення температури тіла може на кілька днів або тижнів передувати виникненню ураження шкіри або виникати одночасно з висипом і зберігатися протягом усього терміну існування дерматозу. Зазвичай шкірний висип супроводжується високою температурою тіла і лейкоцитозом. До інших ознак Sс належать артралгії, загальне нездужання, головний біль і міалгії [2].
Ураження шкіри. Характерним є гострий початок у вигляді появи болючих запальних папул, бляшок, вузлів яскраво-червоного кольору від кількох міліметрів до кількох сантиметрів у діаметрі. Шкіра верхніх кінцівок уражується частіше, але висип також може бути наявний на тулубі, нижніх кінцівках, голові, шиї. Висип часто супроводжується свербежем, болем, відчуттям печіння. Також описані менш поширені прояви, такі як бульозний Sс, підшкірний і нейтрофільний дерматоз тильної поверхні кистей. Для Sс характерною є наявність феномену патергії, коли навіть незначна травма шкіри може призвести до генералізації шкірних змін [2].
Позашкірні форми. При Sс можуть уражуватися кістки, центральна нервова система, органи зору і слуху, нирки, кишечник, печінка, серце, легені, слизова оболонка порожнини рота, м’язи і селезінка [2].
Sс — це діагноз виключення. Клінічні симптоми, результати гістологічних та лабораторних досліджень неспецифічні і не можуть бути використані окремо для встановлення остаточного діагнозу [1].
Для встановлення діагнозу необхідно 2 основних та 2 з 4 додаткових критеріїв [3] (табл. 2).
|
Основні критерії (мають бути наявні обидва):
|
|
Додаткові критерії (має бути 2):
Гістопатологічне дослідження також є основним діагностичним критерієм Sс і має виконуватися в усіх випадках, коли це можливо. |
Лікування Sс включає:
- топічні ГК;
- системні ГК;
- імуносупресивні препарати.
Лікування слід підбирати індивідуально для кожного пацієнта, беручи до уваги супутні захворювання, а також враховуючи безпеку та переносимість кожного препарату.
- 1-ша лінія лікування.
При легкому перебігу захворювання можливо застосовувати топічні ГК [1].
Пероральний прийом преднізолону: у дозі 0,5–1 мг/кг маси тіла на добу або метилпреднізолон 500 мг внутрішньовенно протягом 3–5 діб з подальшим переходом на пероральний прийом преднізолону 0,5–1,0 мг/кг маси тіла. Вираженість симптомів починає зменшуватися протягом 48 год, а ураження шкіри зазвичай зникають протягом 1–2 тиж. Коли контроль захворювання досягнуто, поступово знижують дозу преднізолону до повної відміни протягом 2–3 міс [1].
- Альтернативна схема.
Для пацієнтів, яким протипоказані системні ГК або немає достатньої відповіді на прийом ГК, рекомендовано раннє застосування стероїдзберігальної терапії (колхіцин до 1,5 мг/добу, дапсон 100–200 мг/добу, метотрексат 15–25 мг на тиждень) [7].
У ряді спостережень повідомляється про ефективність біологічних агентів, таких як інгібітори фактора некрозу пухлини альфа та антагоністів рецептора інтерлейкіну-1 [1, 4].
За даними ретроспективних досліджень, частота рецидивів Sс коливається в діапазоні 15–45% з інтервалами до 10 років [1, 5].
Наводимо клінічний випадок Sс.
Пацієнт К., вік 59 років, 19.06.2025 р. госпіталізований до відділення кардіоревматології Національного військово-медичного клінічного центру «Головний військовий клінічний госпіталь» (НВМКЦ «ГВКГ») з метою обстеження та уточнення діагнозу. На момент госпіталізації пацієнт висловлював скарги на наявність висипу на шкірі тулуба, шиї, верхніх кінцівок, підвищення температури тіла до 39 °C у нічний час.
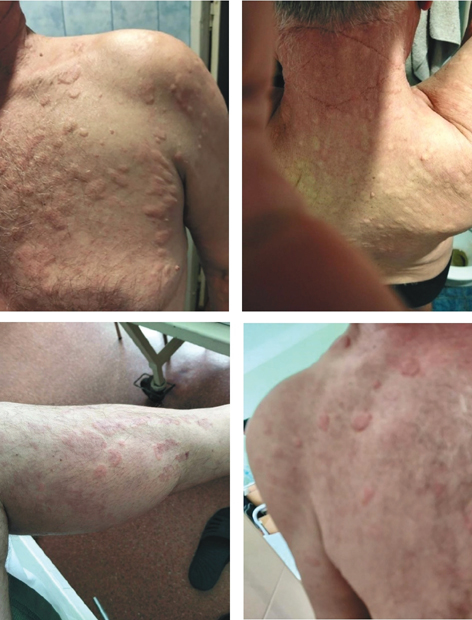
З анамнезу відомо, що захворів гостро 27.03.2025 р., коли без видимої причини на шкірі тулуба та обличчя з’явився уртикарний та плямистий висип рожево-червоного кольору (рис. 1); елементи висипу були різного розміру з відносно чіткими межами, супроводжувалися свербежем, підвищенням температури тіла до фебрильних цифр. Лікувався амбулаторно у медичному пункті частини з діагнозом алергічного дерматиту, отримував ін’єкції дексаметазону протягом 3 днів, після чого висип на деякий час зник, але потім знову з’явився. Оглянутий алергологом, встановлений діагноз: алергічний контактний дерматит, причина неуточнена. У квітні 2025 р. госпіталізований на стаціонарне лікування за місцем проходження служби (шкірно-венерологічний диспансер м. Київ), де лікувався з діагнозом «кропив’янка неуточнена» та отримував протиалергічне лікування (ГК, антигістамінні засоби) з позитивним ефектом у вигляді регресу висипу, нормалізації температури тіла.
Пацієнт надав усну згоду на публікацію фото.
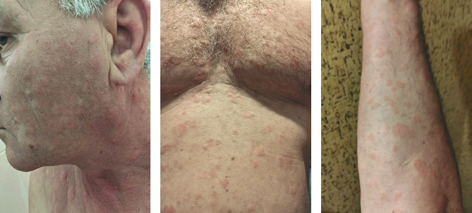
З травня 2025 р. стан погіршився, повторно виник висип на шкірі обличчя, тулуба та кінцівок (рис. 2). Госпіталізований для стаціонарного лікування в дерматовенерологічну клініку НВМКЦ «ГВКГ» з діагнозом «кропив’янка неуточнена», де хворому проводилися сеанси плазмаферезу № 4, що не принесли суттєвого поліпшення. Паралельно оглядався інфекціоністом (гострого або загострення хронічного вірусного захворювання не виявлено), гематологом (за результатом імунофенотипування периферичної крові даних про захворювання крові немає) та ревматологом. За результатами обстежень виявлено підвищені титри антинуклеарних антитіл (ANA) (1:320 при нормі до 1:100, лабораторія «Сінево»), пограничний рівень антитіл до двоспіральної ДНК (dsDNA), взято біопсію шкірного висипу з тулуба. За результатами патогістологічного дослідження (лабораторія НВМКЦ «ГВКГ») від 16.06.2025 р.: матеріал гістологічного препарату представлений фрагментом шкіри; епідерміс з ознаками гіперкератозу та акантозу; базальний шар епітеліоцитів з вакуольною дистрофією; в дермі велика кількість еозинофілів з домішками нейтрофілів, які фокусуються периваскулярно та периаднексально. Висновок: морфологічна картина може відповідати ознакам шкірного червоного вовчака.
З метою уточнення діагнозу (системне захворювання сполучної тканини?, системний васкуліт? або ін.) 19.06.2025 р. хворого госпіталізовано до відділення кардіоревматології НВМКЦ «ГВКГ». На момент госпіталізації в аналізах крові: лейкоцитів — 9,7·109/л, сегментоядерних — 59%, паличкоядерних — 8%, еозинофілів — 1%, моноцитів — 4%, лімфоцитів — 28%, гемоглобін — 119 г/л, тромбоцитів — 453·109/л, ШОЕ — 25 мм/год, СРБ — 27,9 мг/л (норма до 5 мг/л). У відділенні проводився онкопошук: комп’ютерна томографія органів грудної порожнини, черевної порожнини, малого таза, фіброгастродуоденоскопія, фіброколоноскопія. Виявлені множинні поліпи товстої кишки та утворення поперечно-ободової кишки, взято їх біопсію. За даними патогістологічного дослідження від 08.08.2025 р. (лабораторія НВМКЦ «ГВКГ»): аденоматозний поліп з вогнищевою інтраепітеліальною дисплазією, тубуло-ворсинчаста аденома слизової оболонки товстої кишки із вогнищевою інтраепітеліальною дисплазією.
2.07.2025 р. стан хворого погіршився (рис. 3): збільшилася кількість висипу та змінився його характер: додався висип у вигляді пальпованої пурпури на кінцівках, зберігався високий рівень СРБ — 40,77 мг/л (норма <5 мг/л). З урахуванням підвищених титрів ANA, даних патогістологічного дослідження, збереження генералізованого прогресуючого висипу, підвищених рівнів СРБ, діагноз системного захворювання сполучної тканини (системного червоного вовчака (СЧВ)) був ймовірним, розглядався як робочий. Пацієнту розпочато терапію метилпреднізолоном (пульс-терапія 250 мг в/в 1 раз на добу № 3) з подальшим переходом на пероральний прийом метилпреднізолону 32 мг/добу (0,5 мг/кг/добу) та гідроксихлорохіном 400 мг/добу. На фоні вказаної терапії через 10 днів стан хворого покращився: нормалізувалася температура тіла, регресував висип, покращилися лабораторні показники — ШОЕ 7 мм/год, СРБ знизився до 6,37 мг/л.
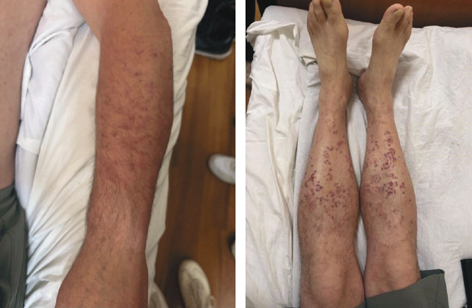
Оскільки характер висипу на шкірі був нетиповим для СЧВ, ухвалили рішення про проведення повторної біопсії уражених ділянок шкіри (пальпована пурпура) для проведення патогістологічного та імуногістохімічного дослідження. За даними патогістологічного дослідження (лабораторія НВМКЦ «ГВКГ») від 10.07.2025 р.: гістологічна картина на користь васкуліту / капіляриту; повною мірою неможливо виключити прояви дерматозів із групи нейтрофільних; морфологічних ознак на користь lupus erythematosus у межах досліджуваного матеріалу не виявлено. За даними патогістологічного, імуногістохімічного дослідження (лабораторія CSD) від 17.07.2025 р. — морфологічна картина дозволяє класифікувати дерматит до групи нейтрофільних та, враховуючи клінічні прояви, він найбільше відповідає нейтрофільному уртикарному дерматозу. З урахуванням того, що зазначений дерматоз може бути асоційований з гематологічними захворюваннями, рекомендовано проведення обстеження на гамапатію з метою виключення синдрому Шніцлера.
Пацієнт був повторно направлений до гематолога з метою виключення синдрому Шніцлера. За результатами дослідження імунофіксації білків сечі та крові, даних щодо гамапатії не виявлено. Враховуючи, що гамапатія є обов’язковим критерієм для цього синдрому, цей діагноз був виключений.
Таким чином, з урахуванням клінічної картини, зокрема наявності поліморфного висипу (уртикарного висипу, пурпури, що пальпується) з лихоманкою, кількості лейкоцитів (>8·109/л), підвищення СРБ, ШОЕ, даних патогістологічного та імуногістохімічного досліджень, позитивної відповіді на терапію ГК, відсутності залучення інших органів та систем, пацієнту був встановлений діагноз «гострий нейтрофільний дерматоз, гістологічно верифікований (Sweet-syndrome), позитивність за ANA».
З урахуванням встановленого діагнозу пацієнту проведено корекцію лікування: відмінено гідроксихлорохін та призначено метотрексат у стартовій дозі 15 мг на тиждень з подальшим підвищенням до 20 мг на тиждень, фолієву кислоту, продовжено метилпреднізолон 32 мг/добу, додано колхіцин 1,0 мг/добу. На фоні такого лікування у пацієнта відмічена стійка позитивна динаміка у вигляді регресу шкірного висипу, нормалізації температури тіла та рівня СРБ у крові.
22.08.2025 р. пацієнт виписаний зі стаціонару у задовільному стані. На момент виписки на шкірі висипу немає, температура тіла в нормі, скарг немає, СРБ 7,99 мг/л; відмічається лейкоцитоз — 13,4·109/л, сегментоядерних — 49%, паличкоядерних — 8%, еозинофілів — 2%, моноцитів — 4%, лімфоцитів — 37%. Лейкоцитоз на фоні прийому ГК. Рекомендовано продовжити прийом метилпреднізолону 28 мг/добу, метотрексату 20 мг 1 раз на тиждень, фолієвої кислоти 7 мг на тиждень, колхіцину 1,0 мг на добу.
При контрольному обстеженні хворого через 1 міс після виписки зі стаціонару утримується стійка клініко-лабораторна ремісія: пацієнт скарг не висловлює, висип не рецидивував, температура тіла в нормі.
Враховуючи, що нейтрофільний дерматоз може бути асоційований із системним захворюванням сполучної тканини (зокрема з СЧВ) та наявність у пацієнта підвищеного титру ANA (1:320) й пограничного рівня dsDNA в період стаціонарного лікування у відділенні кардіоревматології НВМКЦ «ГВКГ», з метою проведення диференційної діагностики 15.09.2025 р. пацієнту проведено контрольне імунологічне дослідження крові («Лабораторія д-ра Рьодгера»). Отримано результат: ANA — негативні, антитіла до антигену Сміта — негативні, антитіла dsDNA — негативні, компонент комплементу С4 в нормі, компонент C3 дещо знижений 0,78 г/л (0,90–1,80).
Отже, на підставі недостатньої кількості критеріїв, включаючи зазначені негативні імунологічні тести, діагноз системного захворювання сполучної тканини, зокрема СЧВ, був остаточно спростований.
Висновки
Своєчасна діагностика Sс потребує високого ступеня настороженості не тільки ревматолога, а й лікарів інших спеціальностей (дерматолога, терапевта, сімейного лікаря).
Біопсія шкіри може бути використана для диференційної діагностики з іншими шкірними захворюваннями, системними захворюваннями сполучної тканини. Обов’язковим є проведення онкопошуку у таких хворих.
ГК є препаратами вибору для лікування Sс. При їх непереносимості, недостатній ефективності можливе приєднання до терапії стероїдзберігального препарату (метотрексат або ін.). Вибір терапії залежить від ступеня тяжкості ураження шкіри, хронізації захворювання, наявності ураження інших органів і систем організму.
Список використаної літератури
- 1. Єгудіна Є.Д., Трипілка С.А., Головач І.Ю. (2020) Нейтрофільні дерматози: Світ-синдром і гангренозна піодермія. Огляд літератури та власні клінічні спостереження. Український журнал дерматології, венерології, косметології, № 1 (76): 103–117.
- 2. Моісеєнко Т.М., Торяник І.І., Христян Г.Є. та ін. (2024) Синдром Світа як шкірний маркер онкологічних хвороб людини (клінічні особливості та значення). Від експериментальної та клінічної патофізіології до досягнень сучасної медицини і фармації: матеріали VІ Науково-практичної конференції студентів та молодих вчених з міжнародною участю (16 травня 2024 р., Харків). Національний фармацевтичний університет, с. 146–147.
- 3. Трипілка С.А., Ховрат Т.І. (2018) Клінічний випадок розвитку SWEET-синдрому. Український ревматологічний журнал, № 1(71): 72–78.
- 4. Agarwal A., Barrow W., Selim M.A., Nicholas M.W. (2016) Refrac tory subcutaneous Sweet syndrome treated with adalimumab. JAMA Dermatol., Vol. 152 (7): 842—844. doi: 10.1001/jamadermatol.2016.0503.
- 5. Casarin Nelson C.A., Bradley L.M., Higgins S.P. et al. (2017) Sweet syndrome induced by oral acetaminophen-codeine following repair of a facial fracture. Cutis, Vol. 100 (3): 20–23.
- 6. lson C.A., Noe M.H., McMahon C.M. et al. (2018) Sweet syndrome in patients with and without malignancy: A retrospective analysis of 83 patients from a tertiary academic referral center. J. Am. Acad. Dermatol., Vol. 78: 303—309. doi: 10.1016/j.jaad.2017.11.064.
- 7. Raza S., Kirkland R.S., Patel A.A. et al. (2013) Insight into Sweet’s syndrome and associated-malignancy: a review of the current literature. Int. J. Oncol.
Відомості про авторів
Спаська Ганна Олександрівна — кандидатка медичних наук, лікарка-ревматологиня вищої категорії, начальниця відділення (кардіоревматології) клініки кардіології, Національний військово-медичний клінічний центр «Головний військовий клінічний госпіталь» Міністерства оборони України, Київ.
E-mail: anna2016nady@ukr.net
ORCID: 0009-0005-9075-0781
Бакун Тетяна Вікторівна — лікарка-ревматологиня вищої категорії, Національний військово-медичний клінічний центр «Головний військовий клінічний госпіталь» Міністерства оборони України, Київ.
E-mail: tatianabakun12@gmail.com
ORCID: 0009-0000-8984-5445
Узун Світлана В’ячеславівна — ад’юнктиня науково-організаційного відділення Української військово-медичної академії, Київ.
E-mail: skorozinska5@gmail.com
ORCID: 0009-0007-2688-8916
Луріна Наталія Анатоліївна — лікарка-ревматологиня вищої категорії, старша ординаторка відділення (кардіоревматології) клініки кардіології, Національний військово-медичний клінічний центр «Головний військовий клінічний госпіталь» Міністерства оборони України, Київ.
E-mail: Nlurina@gmail.com
ORCID: 0009-0000-9047-8224
Грищенко Костянтин Миколайович — лікар-ревматолог, Національний військово-медичний клінічний центр «Головний військовий клінічний госпіталь» Міністерства оборони України, Київ.
E-mail: Grikm@ukr.net
ORCID: 0009-0002-2286-032X
Надійшла до редакції/Received: 10.04.2026
Прийнято до друку/Accepted: 6.05.2026

Leave a comment