МР-ВІЗУАЛІЗАЦІЯ ЯК МЕТОД ДІАГНОСТИКИ ТА КОНТРОЛЮ ЕФЕКТИВНОСТІ ЛІКУВАННЯ ПАЦІЄНТІВ ІЗ ЮВЕНІЛЬНИМ ДЕРМАТОМІОЗИТОМ
Резюме. Актуальність. Ювенільний дерматоміозит (ЮДМ) належить до групи орфанних захворювань, на початку якого можливий затяжний період неспецифічної симптоматики. Це спричиняє проблеми щодо діагностики цієї патології на ранніх етапах, зокрема — на рівні первинної ланки. Мета: висвітлення можливостей магнітно-резонансної томографії (МРТ) при ЮДМ на ранніх етапах захворювання як методу підтвердження діагнозу, а також на пізніх етапах — як методу контролю активності ЮДМ та оцінки відповіді на протизапальну терапію. Об’єкт і методи. Проаналізовано сучасні дані літератури, проведено опитування лікарів 14 медичних закладів України щодо використання МРТ при ЮДМ, виконано аналіз отриманих даних. Представлено клінічний випадок дерматоміозиту з класичним перебігом, що був первинно розцінений лікарями первинної ланки як алергічна патологія. Результати. За даними літератури виявлено пряму кореляцію між змінами на МРТ (у режимах Т2-STIR) та підвищенням м’язових маркерів у сироватці крові. У деяких пацієнтів виявлено запальні зміни на МРТ на фоні активного перебігу ЮДМ при нормальних рівнях м’язових ферментів. У подальшому на фоні протизапальної терапії відзначено зменшення вираженості ознак набряку та запалення на МРТ. За даними проведеного опитування в Україні лише 43% дітей з ЮДМ обстежені методом МРТ. Висновки. Використання МРТ є досить інформативним та у реаліях нашого часу доступним методом підтвердження діагнозу ЮДМ, проте в Україні частота його використання залишається незначною. МРТ можна використовувати як метод диференційної діагностики між хронічними дегенеративними захворюваннями та гострими запальними міопатіями, для раннього підтвердження діагнозу ЮДМ як безболісний еквівалент інвазивної електроміографії та біопсії м’язів, навіть у разі нормальних рівнів м’язових ферментів. Також цей метод можна використовувати як інструмент контролю активності захворювання.
УДК: 616–002
DOI: 10.32471/rheumatology.2707-6970.81.15610
Ідіопатичні запальні міопатії (ІЗМ) — це гетерогенна група запальних захворювань, об’єднаних подібною симптоматикою та патогенетичними запальними змінами у м’язах. Ювенільний дерматоміозит (ЮДМ) є найчастішою ІЗМ у дітей та посідає 4-те місце серед дифузних захворювань сполучної тканини (після ювенільного ревматоїдного артриту, системного червоного вовчака та системної склеродермії), розповсюдженість — близько 4:100 тисяч [1, 2, 9]. Пік захворюваності припадає на вік від 5 до 14 років. ЮДМ є досить рідкісною патологією, що може протягом декількох тижнів проявлятися лише ізольованими змінами шкіри без ураження м’язової системи або неспецифічним міопатичним синдромом, який може симулювати як неврологічні, так і метаболічні порушення організму дитини. Вищезазначені особливості призводять до утруднення своєчасної діагностики цієї патології, особливо на рівні первинної ланки лікарів.
Донині немає єдиної світової класифікації критеріїв встановлення діагнозу ЮДМ. Найчастіше використовується шкала критеріїв, розроблена у 1975 р. за авторством A. Bohan. та J.B. Peter [3]. Діагноз ЮДМ встановлюють за наявності:
1. Характерних шкірних змін.
2. Трьох критеріїв ураження м’язів:
1) підвищення рівня м’язових ферментів;
2) симетричної проксимальної м’язової слабкості;
3) патологічних змін на електроміографії (ЕМГ).
Інший варіант — за наявності:
1. Шкірних змін.
2. Не менше чотирьох із нижченаведених критеріїв:
1) проксимальної м’язової слабкості;
2) підвищення м’язових ферментів;
3) болю при пальпації м’язів;
4) змін на ЕМГ;
5) виявлення міозитспецифічних антитіл;
6) недеструктивного артриту/артралгії;
7) ознак системного запалення;
8) ознак запалення при біопсії.
На жаль, ці критерії не дозволяють точно диференціювати ІЗМ від інших форм запальних міопатій, оскільки мають низьку специфічність на фоні високої чутливості методів дослідження [13]. Також зазначимо, що частину методів діагностики, які входять до вищенаведених критеріїв, такі як ЕМГ та біопсія, в дитячій практиці використовують рідше[4], ніж у дорослій, у зв’язку з їх інвазивністю. Поява нових неінвазивних та неіонізуючих методів дослідження розширила можливості клініцистів для встановлення діагнозу ЮДМ.
Магнітно-резонансна томографія (МРТ) як критерій діагностики ІЗМ вперше була запропонована І.N. Targoff у 1997 р. [11]. Пізніше The European Neuromuscular Centre (ENMC) у 2004 р. опублікував дані щодо використання МРТ для диференційної діагностики поліміозиту та дерматоміозиту [8]. Проте ще у 1993 р. R.J. Hernandez та співавторами проведено дослідження кореляції змін на МРТ зі змінами клінічних та лабораторних показників у дітей з ЮДМ [7]. У дослідженні брали участь 24 дитини: 19 — з дерматоміозитом та 5 — контрольна група. У всіх пацієнтів діагноз встановлений на підставі клінічних даних та підвищенні рівня м’язових ферментів, на підставі ЕМГ — у 6 пацієнтів, та біопсії — у 4 пацієнтів. На підставі клінічних даних під час первинної МРТ-оцінки пацієнти були класифіковані як ті, що мають активне (n=15) або неактивне (n=4) захворювання. За результатами дослідження в усіх пацієнтів з активним захворюванням відзначали зміни на МРТ (n=15), тоді як у дітей з неактивною формою хвороби (n=4) — нормальні результати томографії. Інтенсивність сигналу у пацієнтів з активним захворюванням була вищою, ніж у учасників контрольної групи, тоді як у пацієнтів з неактивною хворобою дані не відрізнялися від даних контрольної групи. Через 4–6 міс терапії середня інтенсивність сигналу у пролікованих пацієнтів, яким проводили повторне оцінювання (n=12) відрізнялася від даних, отриманих до терапії, проте не відрізнялася від даних контрольної групи. Також відзначимо, що навіть при нормальних рівнях м’язових ферментів виявляли зміни на МРТ у пацієнтів з ЮДМ. Усі зміни МРТ-зображень фіксувалися в режимі Т2.
У 1994 р. M.R. Stonecipher та співавтори у сліпому дослідженні [10] використали МРТ та ультразвукову діагностику (УЗД) для оцінки п’яти пацієнтів із класичним клініко-патологічним дерматоміозитом, але на фоні нормальних рівнів м’язових ферментів у сироватці крові. Також були обстежені пацієнти, які слугували як суб’єкти позитивного та негативного контролю. За результатами дослідження у пацієнтів з активним захворюванням відзначали підвищення сигналу МР-зображень у режимі Т2, ультрасонографія виявила гіперехогенність деяких груп м’язів.
Також МРТ можна використовувати як метод диференційної діагностики між хронічними дегенеративними захворюваннями та гострими запальними міопатіями [5, 6]. Виявлено, що вміст жирової тканини в ураженому м’язі можна використовувати як показник стійкого дегенеративного процесу. Водночас набряк, що візуалізується в режимі Т2 STIR, є показником активності запалення, а також може бути використаний як критерій для подальшого контролю ефективності протизапальної терапії.
Робоча група з ювенільного дерматоміозиту (Network for JDM) та Paediatric Rheumatology European Society (PReS) у 2006 р. провели дослідження (An international consensus survey of the diagnostic criteria for juvenile dermatomyositis (JDM))[4], мета якого — визначення ступеня доступності та релевантності різних діагностичних критеріїв встановлення діагнозу ЮДМ. У дослідженні взяли участь 237 членів Network for JDM та Організації міжнародних досліджень у галузі дитячої та підліткової ревматології (Paediatric Rheumatology International Trials Organisation — PRINTO), 105 міжнародних центрів у 35 країнах. Проведено два опитування щодо найбільш корисних та клінічно значущих критеріїв для діагностики класичного ЮДМ. За результатами першого встановлені три основні критерії: характерні шкірні зміни, проксимальна м’язова слабкість та підвищення м’язових ферментів. Результати другого опитування дали змогу визначити ще шість критеріїв діагностики: зміни на МРТ, біопсія м’язів, ЕМГ, капіляроскопія нігтьового ложе, кальциноз та дисфонія. Зазначимо, що при групуванні цих критеріїв за релевантністю МРТ відповідала актуальності біопсії м’язів за середнім показником ранжування та була більш клінічно значущою, ніж ЕМГ.
У жовтні 2020 р. лікарями кардіоревматологічного відділення КНП «Обласна клінічна дитяча лікарня» Кіровоградської обласної ради проведено опитування щодо використання МРТ як критерію діагностики та контролю активності ЮДМ. В опитуванні взяли участь лікарі 14 медичних закладів із різних областей України. За даними опитування встановлено, що лише 43% хворих на ЮДМ обстежувалися методом МРТ. Також виявлено, що лише в 3 (21%) медичних закладах МРТ використовують рутинно для підтвердження та контролю активності ЮДМ.
Нижче наведено клінічний випадок пацієнта з ЮДМ кардіоревматологічного відділення КНП «Обласна клінічна дитяча лікарня» Кіровоградської обласної ради, в якого встановлення діагнозу та початок протизапальної терапії були відстрочені у зв’язку з хибною інтерпретацією первинних симптомів.
Хлопчик М., 7 років, 21.08.20 поступив до кардіоревматологічного відділення КНП «Обласна клінічна дитяча лікарня» Кіровоградської обласної ради зі скаргами на біль у нижніх та верхніх кінцівках, більше — в ділянці стегон, генералізований набряк, біль у колінних та гомілковостопних суглобах, загальну слабкість, неможливість самостійно підвестися з ліжка, висипання на обличчі за типом «метелика», за типом «кобури» з двох боків на шкірі стегон та V-подібні висипання в ділянці грудної клітки (рис. 1, 2), зменшення обсягу сечовипускання, констипацію.
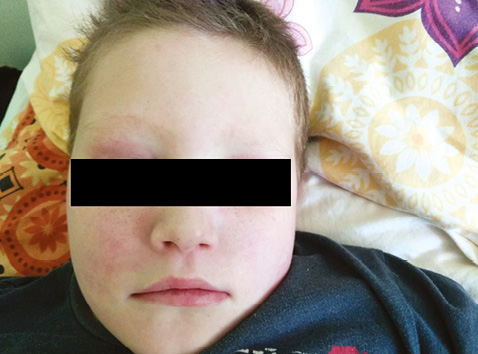
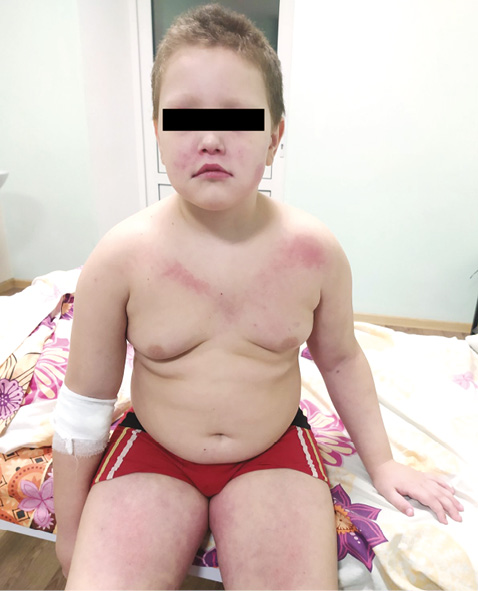
З анамнезу стало відомо, що дитина хворіє з 24.05.20, коли вперше почали відзначати набряк пальців рук, з’явилися висипання на шкірі щік у вигляді стрій.
Із 24.05.20 по 01.08.20 дитина 7 разів консультована алергологом. Діагноз. Дерматит алергічний? Набряк повік. Сонячний дерматит, ускладнений ангіонабряком. Хронічна кропив’янка. Панкреатопатія. Хронічний гастрит, викликаний H. pylori. Обстежена: ЗАК, ЗАС, добова протеїнурія, БАК, лужна фосфатаза, УЗД щитоподібної залози, ОЧП, нирок — у межах норми. IgE загальний: 436 МО/мл. Отримувала: антигістамінні препарати, реосорбілакт 200,0 в/в крапл., NaCl 0,9% 100,0 + дексаметазон 4 мг в/в крапл., фуросемід 1,0 струминно, ферменти, гастропротектори, місцево — крем з пом’якшувальною та захисною дією.
01.08.20 — скарги зберігаються, мама почала відзначати, що дитина більше спить, стала менш рухливою, скаржиться на біль у м’язах кінцівок, через тиждень — перестала самостійно вставати з ліжка. Консультована хірургом: хірургічна патологія виключена, рекомендована консультація невролога.
19.08.20 — консультована неврологом. Системне захворювання сполучної тканини? СКВ? Люпус-нефрит? Рекомендовано обстеження та лікування в ОКДЛ.
21.08.20 — госпіталізована у кардіоревматологічне відділення ОКДЛ. Попередній діагноз при госпіталізації. Ювенільний дерматоміозит, гострий перебіг, міопатичний криз.
22.08.20 — загальний аналіз крові та загальний аналіз сечі: без патологічних змін. Аналіз крові на вміст антинуклеарних антитіл (ANA) — титр 1:100. Біохімічний аналіз крові: АлАТ 60 Од./дм3, АсАТ 206 Од./дм3, ЛДГ 1328 Од./дм3, КФК 2470 Од./дм3, СРБ негативний.
Діагноз у кардіоревматологів не викликав сумнівів, але за умови чіткого дотримання рекомендацій A. Bohan і J.B. Peter’s (1975) [3] для підтвердження ЮДМ не вистачало одного критерія. Враховуючи, з одного боку, відсутність можливості на базі ОКДЛ проведення ЕМГ та біопсії, з іншого боку — інвазивність і болісність цих методів, вирішено провести МРТ м’яких тканин ділянки стегон як додатковий критерій встановлення діагнозу ЮДМ (рекомендації An international consensus survey of the diagnostic criteria for JDM).
26.08.20 — МРТ стегон: ознаки набряку та запальних змін м’язових структур стегон і таза (міозит). Набряк підшкірно-жирової клітковини. Лімфаденіт (рис. 3).
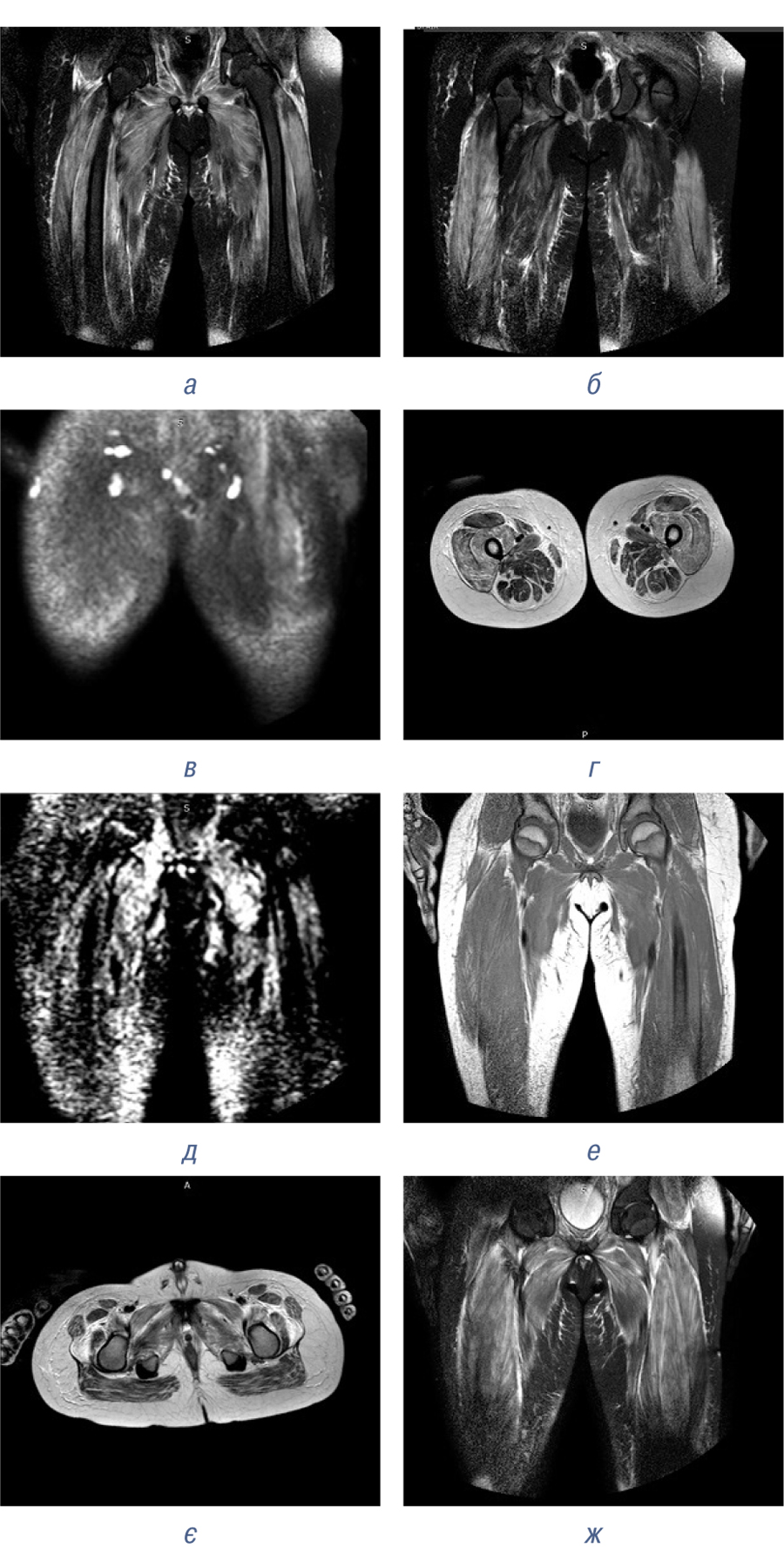
Зміни на МРТ є заключним критерієм та дають підставу для підтвердження діагнозу. Заключний діагноз. Ювенільний дерматоміозит: шкіряний синдром, поліміозит, гострий перебіг, маніфестний період, активність ІІІ ст., функціональна недостатність ІІ ст.
Проведене лікування на базі ОКДЛ (згідно з Consensus-based recommendations for the management of juvenile dermatomyositis, 2012 р., розроблено Single Hub and Access point for pediatric Rheumatology in Europe (SHARE) та European League Against Rheumatism (EULAR), 2020 р.):
Пульс-терапія метилпреднізолон 1000 мг № 3 в/в крапл. на початку терапії, № 2 на другому та № 2 — на четвертому тижні у зв’язку з високою активністю, метотрексат із розрахунку 15 мг/м2 поверхні тіла 1раз на тиждень, на наступний день — фолієва кислота, метилпреднізолон 48 мг/добу, плаквеніл 6 мг/кг/добу на фоні явних шкірних змін, ІАПФ для зниження тиску та протекції нирок. У зв’язку з розвитком стоматиту на фоні імуносупресивної терапії призначено флуконазол 8 мг/кг маси тіла на добу. Через 1 міс лікування загальний стан дитини покращився: зменшилися скарги дитини на больові відчуття при рухах, пацієнт може самостійно вставати з ліжка, шкірні прояви — зникли висипання на стегнах, грудній клітці, геліотропний висип зберігається. Проте зберігається загальна слабкість, неможливість повністю підняти руки у положенні стоячи. Біохімічний аналіз — КФК 92 Од./дм3, ЛДГ 780 Од./дм3, АсАТ 56 Од./дм3, СРБ негативний.
Висновки. ЮДМ є орфанним захворюванням, що досить важко діагностується. Це зумовлено невисокою частотою захворюваності, відсутністю єдиних критеріїв діагностики та неспецифічною картиною первинних проявів.
МРТ як критерій діагностики може рутинно використовуватися для раннього підтвердження діагнозу ЮДМ, навіть коли ще нормальні рівні м’язових ферментів у сироватці крові.
МРТ — більш доступний, безболісний еквівалент інвазивної ЕМГ та біопсії м’язів.
МРТ можна використовувати як інструмент контролю активності захворювання та як метод диференційної діагностики між хронічними дегенеративними захворюваннями та гострими запальними міопатіями [12].
Список використаної літератури
- 1. Антипкін Ю.Г., Охотнікова О.М., Ошлянська О.А., Омельченко Л.І. (2019) Проблемні питання дитячої ревматології: Монографія. Логос, с. 156–200.
- 2. Бережний В.В., Марушко Т.В., Марушко Ю.В. (2013) Клінічна ревматологія дитячого віку: Навч. посіб. (2-ге вид., доп.) Київ, с. 206–218.
- 3. Bohan A., Peter J.B. (1975) Polymyositis and dermatomyositis (first of two parts) PMID: 1090839. N. Engl. J. Med., 292(7): 344–347.
- 4. Brown V.E., Pilkington C.A., Feldman B.M., Davidson J.E. Network for Juvenile Dermatomyositis, Paediatric Rheumatology European Society (PReS) (2006) An international consensus survey of the diagnostic criteria for juvenile dermatomyositis (JDM). Rheumatology (Oxford), 45(Iss. 8): 990–993.
- 5. Carlier P.G., Marty B., Scheidegger O. et al. (2016) Skeletal muscle quantitative nuclear magnetic resonance imaging and spectroscopy as an outcome measure for clinical trials. J. Neuromuscul. Dis., 3(1): 1–28.
- 6. Carlier Pierre G., Marty Benjamin, Scheidegger Olivieret et al. (2016) Skeletal Muscle Quantitative Nuclear Magnetic Resonance Imaging and Spectroscopy as an Outcome Measure for Clinical Trials 2016. J. Neuromuscul. Dis., 3(1): 1–28. doi: 10.3233/JND-160145.
- 7. Hernandez R.J., Sullivan D.B., Chenevert T.L., Keim D.R. (1993) MR imaging in children with dermatomyositis: musculoskeletal findings and correlation with clinical and laboratory findings. Am. J. Roentgenol., 161(2): 359–366.
- 8. Hoogendijk J.E., Amato A.A., Lecky B.R. et al. (2004) 119th ENMC international workshop: trial design in adult idiopathic inflammatory myopathies, with the exception of inclusion body myositis, 10–12 October 2003, Naarden, The Netherlands. Neuromuscul Disord., 14(5): 337–345.
- 9. McCann L.J., Juggins A.D., Maillard S.M. et al. Juvenile Dermatomyositis Research Group (2006) The Juvenile Dermatomyositis National Registry and Repository (UK and Ireland) -clinical characteristics of children recruited within the first 5 yr. Rheumatology (Oxford), 45(10): 1255.
- 10. Stonecipher M.R., Jorizzo J.L., Monu J. et al. (1994) Dermatomyositis with normal muscle enzyme concentrations (1994 Oct. A single-blind study of the diagnostic value of magnetic resonance imaging and ultrasound. Clin. Trial Arch. Dermatol. Rheumatology (Oxford), 130(10): 1294–1299.
- 11. Targoff I.N., Miller F.W., Medsger T.A.Jr., Oddis C.V. (1997) Classification criteria for the idiopathic inflammatory myopathies. Curr. Opin. Rheumatol., 9(6): 527–535.
- 12. Thyoka Mandela, Adekunle Oba, Pilkington Clarissa et al. (2018) Introduction of a novel magnetic resonance imaging-based scoring system for assessing disease activity in children with juvenile dermatomyositis. Rheumatology (Oxford), 57(Iss. 9): 1661–1668.
- 13. Van der Meulen M.F., Bronner I.M., Hoogendijk J.E. et al. (2003) Polymyositis: an overdiagnosed entity. Neurology , 61: 316–321.
МР-визуализация как метод диагностики и контроля эффективности лечения пациентов с ювенильным дерматомиозитом
КНП «Областная клиническая детская больница» Кировоградского областного совета, Кропивницкий
Донецкий национальный медицинский университет, Кропивницкий
Резюме. Актуальность. Ювенильный дерматомиозит (ЮДМ) относится к группе орфанных заболеваний, в начале которого может отмечаться затяжной период неспецифической симптоматики. В этом причина сложности диагностики данной патологии на ранних этапах, в частности — на уровне первичного звена. Цель: освещение возможностей магнитно-резонансной томографии (МРТ) при ЮДМ на ранних этапах заболевания как метода подтверждения диагноза, а также на поздних этапах — как метода контроля активности ЮДМ и оценки ответа на противовоспалительную терапию. Объект и методы. Проанализировано современные данные литературы, проведен опрос врачей 14 медицинских учреждений Украины касательно использования МРТ при ЮДМ, выполнен анализ полученных данных. Представлен клинический случай дерматомиозита с классическим течением, который первоначально был расценен врачами первичного звена как аллергическая патология. Результаты. За данными литературы выявлено, что отмечается прямая корреляция между изменениями на МРТ (в режимах Т2-STIR) и повышением мышечных маркеров в сыворотке крови. У некоторых пациентов воспалительные изменения на МРТ на фоне активного течения ЮДМ проявлялись при нормальных уровнях мышечных ферментов. В дальнейшем на фоне противовоспалительной терапии отмечалось уменьшение признаков отека и воспаления на МРТ. За данными проведенного опроса в Украине всего лишь 43% детей с ЮДМ обследованы методом МРТ. Выводы. Использование МР-томографии является достаточно информативным и в реалиях нашего времени доступным методом подтверждения диагноза ЮДМ, однако в Украине частота его использования остается незначительной. МРТ можно использовать как метод дифференциальной диагностики между хроническими дегенеративными и острыми воспалительными миопатиями, для раннего подтверждения диагноза ЮДМ как безболезненный эквивалент инвазивной электромиографии и биопсии мышц, даже при нормальных уровнях мышечных ферментов. Также этот метод можно использовать как инструмент контроля активности заболевания.
Ключевые слова: ювенильный дерматомиозит, миопатия, магнитно-резонансная томография, визуализация, активность, клинический случай.
Адреса для листування:
Мірошниченко Михайло Володимирович
Е-mail: mikemir.doc@gmail.com

Leave a comment