ДИНАМІКА СОНОГРАФІЧНИХ ЗМІН СИНОВІАЛЬНОЇ ОБОЛОНКИ КОЛІННИХ СУГЛОБІВ У ХВОРИХ НА ОСТЕАРТРОЗ
- Государственное учреждение «Крымский государственный медицинский университет им. С.И. Георгиевского»
Резюме. Проведено клиническое наблюдение 78 больных остеоартрозом коленных суставов (ОАКС) с применением повторных сонографических исследований на протяжении 12 мес. На основе анализа сонографических характеристик синовиальной оболочки пациентов определены три типа течения ОАКС: с неактивным синовитом (38,5%), с рецидивирующим легким и умеренно выраженным синовитом (43,6%) и активным персистирующим синовитом (17,9%).
Введение
Выраженность клинической симптоматики остеоартроза (ОА) во многих случаях зависит не только от степени костных и хрящевых патологических изменений, но и от активности сопутствующего синовита (Коваленко В.Н., Борткевич О.П., 2005; Цветкова Е.С., 1997). Важная роль в визуализации воспаленной синовиальной оболочки отводится сонографическому исследованию, которое позволяет оценить толщину гиалинового хряща, толщину синовиальной оболочки и степень выраженности в ней кровотока, определить наличие жидкости в полости сустава, а также увидеть краевые костные остеофиты, часто недоступные для визуализации при использовании рентгенологического метода исследования (Коваленко В.Н., Борткевич О.П., 2010). Хотя сонографические признаки синовита при ОА коленных суставов (ОАКС) описаны достаточно полно (Grassi W. et al., 2005; Conaghan P. et al., 2005), в то же время работ, посвященных изучению динамики этих изменений у одних и тех же больных, чрезвычайно мало.
Цель настоящего исследования — изучение динамики сонографических признаков синовита у больных ОАКС на протяжении 1 года лечения.
ОБЪЕКТ И МЕТОДЫ ИССЛЕДОВАНИЯ
В основу работы положены результаты клинического наблюдения 78 больных ОАКС, диагноз которого устанавливался по критериям Американской ревматологической коллегии (Altman R. et al., 1986). Исследование проводили после одобрения локальной комиссии по этике университета. Больные последовательно включались в исследование после подписания информированного согласия. Критериями включения являлись: длительность заболевания (после установления диагноза) ≥1 год, выраженный болевой синдром, а также возраст пациентов старше 45 лет. В исследование не включали больных с другими воспалительными заболеваниями суставов, перенесших травмы и операции на коленных суставах, имеющих повышенный титр ревматоидного фактора в крови и IV рентгенологическую стадию ОАКС по классификации Kellgren — Lawrence (K/L), принимавшие системные глюкокортикоиды (ГК) за 1 мес до первого сонографического исследования, интраартикулярные или периартикулярные инъекции ГК за 3 мес до первого сонографического исследования.
Среди наблюдаемых больных были 32 мужчины и 56 женщин. Средний возраст участников исследования составил 60,2 года, средняя масса тела — 84,8 кг, средний рост — 163,6 см. При рентгенографии суставов у 19 пациентов определили I стадию ОАКС по K/L, у 37 — II, у 22 — III стадию. Выраженность болевых ощущений, оцениваемых по 100 мм визуальной аналоговой шкале (ВАШ) у наблюдаемых пациентов варьировала от 68 до 98 мм, значения индекса WOMAC — от 4,34 до 6,45, уровень СОЭ — от 2 до 29 мм/ч, а СРБ — от 0,25 до 8,9 мг/л.
Всем наблюдаемым больным проводили сонографическое исследование коленных суставов линейным датчиком (частота — 12 МГц) с использованием аппарата ESAOTE My Lab 50. Допплеровское исследование проводили с частотой импульсов 6,6 МГц. Исследование выполняли после 72-часового воздержания пациентов от применения нестероидных противовоспалительных препаратов (НПВП). Основное внимание при сонографии уделяли оценке состояния синовиальной оболочки: толщине синовиальной оболочки, наличию свободной жидкости в полости сустава и распределению допплеровского сигнала внутри синовиальной оболочки. В исследовании применяли определения этих патологических состояний согласно ОMERACT (Outcome Measures in Rheumatoid Arthritis Clinical Trials definitions): утолщением синовиальной оболочки считалось выявление интраартикулярно расположенных не смещаемых и не сжимаемых патологических гипоэхогенных структур, в которых могут определяться допплеровские сигналы; а накоплением патологической жидкости в полости сустава — смещаемые и сжимаемые анэхогенные и гипоэхогенные структуры, не экспрессирующие допплеровские сигналы (Wakefield R.J. et al, 2005). Выделяли следующие степени утолщения синовиальной оболочки: 0 — отсутствие гипоэхогенных структур или их толщина <2 мм, I — толщина синовиальной оболочки — 2–4 мм, II — 4–6 мм, III — >6 мм. Применяли следующую шкалу градации выраженности накопления свободной жидкости в суставной полости: 0 — отсутствие жидкостных структур в суставной полости, I — максимальная ширина слоя жидкости <2 мм, II — толщина слоя жидкости 2–4 мм, III — толщина слоя жидкости >4 мм. Уровень экспрессии допплеровских сигналов в синовиальной оболочке оценивали по следующей шкале: 0 — отсутствие допплеровских сигналов в проекции синовиальной оболочки, I — единичные мелкие точечные (<1 мм) сигналы, II — единичные сливные, более крупные сигналы, расположенные на протяжении <50% площади синовиальной оболочки, III — сливные и мелкие сигналы, определяющиеся на >50% площади синовиальной оболочки.
Первое сонографическое исследование проводили в тот же день, что и клиническое исследование, заполнение опросника WOMAC и определение СОЭ и СРБ. Повторную сонографию суставов проводили через 3 мес и через 1 год. Некоторым больным выполняли промежуточные сонографические исследования (через 6 или 9 мес от начала наблюдения). В случае поражения обоих суставов в результаты исследования включали данные о суставе с более выраженным синовитом. В лечении пациентов применяли препараты, содержащие хондроитина сульфат и (или) глюкозамина сульфат (пациенты принимали их как минимум на протяжении 3 мес в году), диацереин (100 мг/сут на протяжении 2–4 мес), парацетамол (в дозе — до 3 г/сут) и курсы НПВП, среди которых в основном пациенты применяли мелоксикам (в дозе 7,5 мг/сут), нимесулид (в дозе 100–200 мг/сут) или ибупрофен (в дозе от 600–1800 мг/сут). После повторного сонографического исследования, проведенного через 3 мес от начала наблюдения, некоторые больные получили одну или две интраартикулярные инъекции бетаметазона (по 1 мл в сустав с интервалом не менее 3 мес). Последнюю интраартикулярную инъекцию проводили не ранее чем за 3 мес до финального сонографического исследования (через 1 год от начала наблюдения).
Статистическую обработку результатов исследования проводили с помощью программы Exel. Для оценки достоверности различий между сравниваемыми средними значениями величин применяли непараметрический критерий χ. Также проводили корреляционный анализ связи между определенными сонографическими и лабораторными показателями с определением силы корреляционных связей.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
При оценке результатов первичного сонографического исследования наблюдаемых пациентов с ОАКС с выраженным болевым синдромом признаки утолщения синовиальной оболочки отмечали у 48 (61,5%) больных. Синовит обычно носил локализованный характер, как правило, не занимая более 30–40% площади суставной капсулы), редко сопровождался интенсивными допплеровскими сигналами и определялся в различных отделах суставной капсулы, чаще — в медиальной. Более выраженное утолщение синовиальной оболочки (>4 мм) наблюдалось у относительно небольшой части (16 (20,5%)) больных и часто ассоциировалось с наличием сливных допплеровских сигналов. Накопление жидкости в полости суставов отмечено у 31 (39,7%) пациента, при этом у 9 (11,5%) вsыявлены кисты Бейкера (без признаков допплеровских сигналов в области заднего заворота суставной капсулы), у остальных — небольшое скопление воспалительной жидкости (до 2–3 мм толщиной) в зонах наиболее выраженного синовита, что сопровождалось визуализацией в них допплеровских сигналов. Результаты первичного сонографического исследования наблюдаемых больных представлены в таблице.
| Сонографический признак | Первичное исследование (n=78) | Через 3 мес (n=78) | Через 1 год (n=78) | ||||
|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | ||
| Утолщение синовиальной оболочки (градации) | 0 | 30 | 38,5 | 36 | 46,2 | 41 | 52,6 |
| I | 32 | 41,0 | 28 | 35,9 | 22 | 28,2 | |
| II | 14 | 17,9 | 13 | 16,7 | 14 | 17,9 | |
| III | 2 | 2,6 | 1 | 1,3 | 1 | 1,3 | |
| Жидкость в полости сустава (градации) | 0 | 47 | 60,3 | 62 | 79,5 | 66 | 84,6* |
| I | 13 | 16,7 | 5 | 6,4* | 8 | 10,3 | |
| II | 6 | 7,7 | 3 | 3,8 | 4 | 5,1 | |
| III | 12 | 15,4 | 8 | 10,3 | 0 | 0,0 | |
| Допплеровские сигналы в синовиальной оболочке (градации) | 0 | 37 | 47,4 | 53 | 67,9 | 54 | 69,2 |
| I | 29 | 37,2 | 15 | 19,2* | 14 | 17,9* | |
| II | 12 | 15,4 | 10 | 12,8 | 10 | 12,8 | |
| III | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | |
*Достоверность отличий значений сонографического показателя в динамике наблюдения больных по сравнению с его значением при первичном сонографическом исследовании с достоверностью p<0,05; достоверность отличий значений сонографического показателя в динамике наблюдения больных по сравнению с его значением при первичном сонографическом исследовании с достоверностью p<0,01.
Таким образом, данные первичного сонографического исследования пациентов с ОАКС с выраженным болевым синдромом в отношении наличия синовита оказались достаточно гетерогенными: у достаточно большой части (38,5%) больных не получено убедительных данных о реактивном воспалении синовиальной оболочки, в то время как у определенной категории (19,2%) больных наблюдалось явное утолщение синовиальной оболочки (>4 мм) в сочетании со сливными рассеянными допплеровскими сигналами, свидетельствующими о значимом повышении тканевого кровотока, что во многих случаях (у 11 из 15 больных) сопровождалось накоплением свободной жидкости в полости сустава. В дальнейшем с целью наблюдения за динамикой синовита у больных ОАКС выделена группа из 17 пациентов с активным синовитом, данные сонографического исследования которых удовлетворяли по крайней мере 2 из 3 следующих критериев: утолщение синовиальной оболочки >4 мм (II и III градации); наличие в ней сливных допплеровских сигналов (II и III градации); накопление жидкости в полости сустава толщиной >2 мм (II и III градации).
В сравнении с остальными пациентами у больных с сонографическими признаками активного синовита отмечали более высокие показатели уровня СРБ (3,8±1,5 мг/л против 1,7±1,2 мг/л; p<0,05) и СОЭ (10,2±3,3 мм/ч против 3,5±2,6%; p<0,05), но не имели достоверных различий в значениях ВАШ боли и индекса WOMAC.
При анализе данных сонографического исследования наблюдаемых пациентов, проведенного через 3 мес (см. таблицу) не получено достоверных отличий в значениях большинства показателей, отражающих активность синовита, за исключением уменьшения количества больных с накоплением воспалительной жидкости в суставной полости и частоты выявления допплеровских сигналов в синовиальной оболочке I градации. Критерии активного синовита продолжали удовлетворять 15 больных, при этом это были те же пациенты, что и при первичном сонографическом исследовании. У 2 больных с активным синовитом (при первичном сонографическом исследовании) отмечали снижение выраженности допплеровского сигнала до единичных (градация I) и исчезновение воспалительной жидкости.
При оценке сонографического исследования пациентов, проведенного через 1 год от начала наблюдения, отмечались те же тенденции, что и в более ранний период наблюдения. Значительно снизилась частота выявления жидкости в суставной полости, особенно ее значительного накопления (у пациентов III градации) за счет более активного применения противовоспалительной терапии, включая пункцию кист Бейкера и интраартикулярные инъекции ГК. Также уменьшился удельный вес больных, у которых определяли допплеровские сигналы в синовиальной оболочке за счет значительного снижения частоты экспрессии I градации допплеровских сигналов. Сонографические изменения (рис. 1, 2) сопровождались клиническим эффектом: наблюдалось снижение значений индекса WOMAC (с 51,2±3,2 до 41,2±2,6; p<0,05), интенсивности боли по ВАШ (с 81,7±6,1 до 45,0±5,7; p<0,05), в то время как динамика лабораторных показателей была статистически недостоверной. Средние показатели СОЭ снизились с 7,5±4,7 до 5,5±1,6 мм/ч, а значения СРБ — с 4,3±2,7 до 3,6±2,2 мг/л (p>0,1). Результаты анализа динамики значений сонографических показателей группы больных ОАКС с активным синовитом свидетельствовали, что из 17 пациентов, отнесенных к этой группе в начале периода наблюдения, через 12 мес вышеописанным сонографическим критериям активного синовита соответствовали 14 (82,4%) пациентов. Еще один пациент присоединился к этой группе в связи с обострением синовита, ранее, при первом исследовании, у него наблюдалось лишь незначительное утолщение синовиальной оболочки до 3 мм с единичными точечными допплеровскими сигналами и отсутствие жидкости в полости сустава. Лечение этих пациентов в продолжение 1-годичного периода наблюдения потребовало применения НПВП в течение большего количества времени по сравнению с остальными больными: в среднем 174,3 суточных дозировок против 56,4 (за суточную дозу нимесулида принята доза 100 мг, мелоксикама — 7,5 мг, ибупрофена —1200 мг, диклофенака — 75 мг).
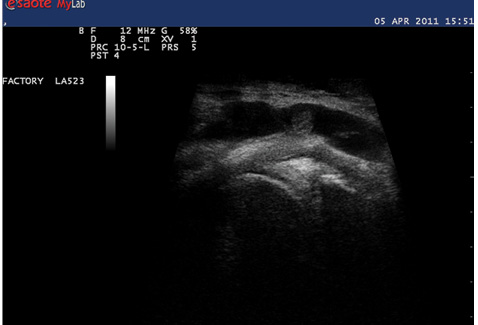
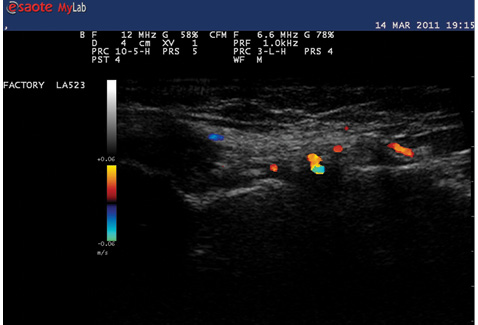
Заслуживает внимания также факт, что при промежуточных исследованиях после 3-го месяца наблюдения у 3 пациентов, первоначально не соответствующих группе с активным синовитом, отмечали временное обострение воспалительного процесса, купированное при применении НПВП или интраартикулярных инъекциях ГК.
Таким образом, среди пациентов с ОАКС, обратившихся к ревматологам в связи с болевым синдромом, которым проводили стандартную терапию с включением НПВП, интраартикулярных инъекций ГК, диацереина, препаратов глюкозамина и хондроитина сульфата, можно выделить следующие категории пациентов в зависимости от сонографических характеристик состояния синовиальной оболочки: пациенты с неактивным синовитом (38,5%), больные с минимально или умеренно выраженным рецидивирующим синовитом (43,6%) и пациенты с персистирующим активным синовитом, с признаками рефрактерности к применявшейся противовоспалительной терапии (17,9%).
ДИСКУССИЯ
В настоящем исследовании получены данные, демонстрирующие клиническую неоднородность больных ОАКС. У пациентов с практически одинаково выраженными болевым синдромом и другими клиническими проявлениями наблюдались различные изменения в синовиальной оболочке. С одной стороны, наблюдалась группа больных с отсутствием или минимальными проявлениями воспаления синовиальной оболочки, с другой — практически у 1/5 части пациентов с болевым синдромом при ОАКС наблюдается стойкий синовит с признаками явного утолщения синовиальной оболочки и повышенного кровотока при допплеровском исследовании. Это соответствует данным некоторых исследований, показавших наличие у многих больных ОА иммуноморфологических признаков клеточной инфильтрации и неоваскуляризации синовиальной оболочки, которые в ряде случаев по степени выраженности были сравнимы с изменениями, наблюдавшимися при ревматоидном артрите (Haywood L. et al., 2003; Pessler F. et al., 2008). Явления активного синовита не исчезали под влиянием стандартной антивоспалительной терапии, обычно использующейся для лечения ОАКС (в том числе после интрартикулярного применения ГК). Следует заметить, что указанные сонографические изменения синовиальной оболочки наблюдались при исследованиях, проведенных после 72-часового периода «отмывки» от приема НПВП и не ранее, чем спустя 3 мес после интраартикулярных инъекций ГК, и таким образом отражают длительно существующий воспалительный процесс в синовиальной оболочке определенной категории больных с ОАКС.
Полученные данные позволяют обсуждать возможность применения в лечении категории больных ОАКС с сонографическими признаками стойкого синовита препаратов, обладающих более длительным воздействием на воспаление синовиальной оболочки, возможно медленно действующих антиревматических средств.
ЛИТЕРАТУРА
- Коваленко В.Н., Борткевич О.П. (2005) Остеоартроз. Практическое руководство. МОРИОН, Киев, 592 с.
- Коваленко В.Н., Борткевич О.П. (2010) Застосування МРТ і УЗД у діагностиці остеоартрозу. Укр. ревматол. журн., 39: 55–86.
- Цветкова Е.С. (1997) Остеоартроз. В кн.: В.А. Насонова, Н.В. Бунчук (ред.) Ревматические болезни. Медицина, Москва, 420 с.
- Altman R., Asch E., Bloch D. et al. (1986. The American College of Rheumatology criteria for the classification and reporting of osteoarthritis of the knee. Arthritis Rheum, 29: 1039–1049.
- Conaghan P., D’Agostino M.A., Ravaud P. et al. (2005) EULAR report on the use of ultrasonography in painful knee osteoarthritis. Part 2: Exploring decision rules for clinical utility Ann. Rheum. Dis., 64: 1710–1714.
- Grassi W., Filippucci E., Farina A. (2005) Ultrasonography in osteoarthritis. Semin. Arthritis Rheum., 34(Suppl. 2): 19–23.
- Haywood L., McWilliams D.F., Pearson C.I. et al. (2003) Inflammation and angiogenesis in osteoarthritis. Arthritis Rheum., 48: 2173–2177.
- Pessler F., Dai L., Diaz-Torne C. et al. (2008). The synovitis of «non-inflammatory» orthopaedic arthropathies: a quantitative histological and immunohistochemical analysis Ann. Rheum. Dis., 67:1184–1187.
- Wakefield R.J., Balint P.V., Szkudlarek M. et al. (2005). Musculoskeletal ultrasound including defi nitions for ultrasonographic pathology. J. Rheumatol., 32: 2485–2487.
Адрес для переписки:
Петров Андрей Владимирович
АР Крым, 95050, Симферополь,
ул. Киевская, 131, кв. 41
Крымский государственный медицинский университет им. С.И. Георгиевского,
кафедра внутренней медицины № 2
Е-mail: petroff14@yandex.ru

Leave a comment