ТУНЕЛЬНІ СИНДРОМИ ВЕРХНІХ КІНЦІВОК У ПРАКТИЦІ РЕВМАТОЛОГА: ЯК ВИБРАТИСЯ З ТУНЕЛЮ?
Рекалов Д.Г.1, Головач І.Ю.2, Данюк І.О.3, Риндіна Н.Г.4
- 1ННЦ «Інститут кардіології, клінічної та регенеративної медицини імені академіка М.Д. Стражеска НАМН України», м. Київ
- 2Клінічна лікарня «Феофанія», м. Київ
- 3Запорізький державний медичний та фармацевтичний університет, м. Запоріжжя
- 4Донецький національний медичний університет, м. Краматорськ
Резюме. Тунельні нейропатії верхніх кінцівок є одними із ускладнень деяких ревматологічних захворювань та на практиці можуть відмічатися у пацієнтів із хронічними запальними артритами, тендовагінітами або при значних остеоартритних змінах у ліктьових, променево-зап’ясткових суглобах та суглобах зап’ястка. У статті представлено огляд основних компресійно-ішемічних синдромів верхньої кінцівки, методи їх діагностики та лікування. Вчасна діагностика тунельних нейропатій у рамках ревматологічного захворювання дозволить більш ефективно проводити менеджмент хворого та продемонструє високу кваліфікацію і професійний рівень лікаря.
DOI: 10.32471/rheumatology.2707-6970.19996
УДК 616-002.77:616.85-031.57:616.833-005.4]-08
АКТУАЛЬНІСТЬ
Тунельні синдроми — це група захворювань, причиною яких є локальна компресія та ішемія периферичних нервів, що характеризується болем та/або зниженням їх функцій (рухових і чутливих). Тунельні нейропатії є ураженням периферичної нервової системи, що відмічається досить часто. За різними даними, існує понад 30 форм тунельних нейропатій, і вони, за різними джерелами, становлять на теперішній час 23–40% усіх захворювань периферичної нервової системи (таблиця) [1].
| Тунелі серединного нерва | Синдром зап’ясткового каналу — тунельний синдром зап’ясткового каналу, синдром карпального каналу |
| Синдром круглого пронатора (верхня третина передпліччя) — синдром Сейфарта, параліч «медового місяця» | |
| Супракондилярний синдром (нижня третина плеча) — синдром стрічки Стразера, синдром Кулона — Лорда — Бедосьє | |
| Тунелі ліктьового нерва | Синдром Гюйона (долоня) — ульнарний тунельний синдром зап’ястка, синдром ложа Гюйона, компресійно-ішемічна нейропатія дистальної частини ліктьового нерва |
| Синдром кубітального каналу (лікоть) — компресійна нейропатія ліктього нерва в кубітальному каналі | |
| Тунелі променевого нерва | Радіальний тунельний синдром зап’ястка — стиснення поверхневої чутливої гілки променевого нерва на рівні зап’ястка |
| Синдром спірального каналу (середня третина плеча) — синдром «нічного суботнього параліча», «паркової лавки» | |
| Синдром супінатора (підліктьова ділянка) — лікоть тенісиста, синдром Фрозе, компресійна нейропатія глибокої гілки променевого нерва в підліктьовій ділянці |
Як зазначається в роботах В.І. Цимбалюк, І.Б. Третяк, Ю.В. Цимбалюк, серед людей, зайнятих переважно ручною працею, компресійні периферичні нейропатії верхніх кінцівок залежно від характеру діяльності виявляють у 40–80% працюючих [2].
ЕТІОЛОГІЯ ТА ПАТОГЕНЕЗ ТУНЕЛЬНИХ СИНДРОМІВ
Стінки анатомічного тунелю — це природні анатомічні структури (кістки, сухожилки, м’язи). У нормі через тунель проходять судини та нерви, однак за наявності певних факторів, а також під впливом зовнішніх чинників відбувається порушення взаємовідношення складових тунелів один щодо іншого.
Розвиток тунельних синдромів спричиняють однотипні або стереотипні рухи, травми, мікротравми, неправильне положення кисті в статичному положенні. Сьогодні тунельна нейропатія часто відзначається у людей, що працюють за комп’ютером, в офісних службовців, а також в осіб, які займаються певним видом спорту (важкоатлети, гірськолижники, ролери), модельним бізнесом (високі підбори, широкий ремінь на одязі із заниженою талією та ін.).
Також поширеність тунельних нейропатій вірогідно вища в осіб, які займаються певним видом роботи, а саме: музикантів, ювелірів, водіїв, садівників, верстальників, людей, які працюють із відбійним молотком.
Інколи компресійно-ішемічні нейропатії виникають при використанні милиць, тростини та ін. Робота в умовах низьких температур (м’ясник, рибалка, робітники відділів свіжозамороженої продукції) також зумовлює формування цієї патології.
Окрім професійних факторів, до формування тунельних синдромів призводить багато внутрішніх причин — від анатомічних особливостей будови до захворювань кісткової та сполучної тканини, ендокринологічних розладів, онкологічної та інфекційної патології [2, 3]. Таким чином, компресія нерва може бути спричинена як набряком самого нерва, який збільшує його об’єм у вузькому просторі, так і навколишніми структурами внаслідок вроджених або набутих змін. У табл. 2 представлені основні причини тунельних синдромів верхньої кінцівки.
| Травми | Тривала мікротравматизація внаслідок професійної діяльності, занять спортом тощо |
| Особливості анатомічної будови | Наявність вузьких каналів, кісткових відростків, сухожилкових перетяжок / перетинок |
| Спадкові та вроджені аномалії | Додаткові м’язи, додаткові ребра, фіброзні тяжі, кісткові шпори тощо |
| Ендокринопатії | Гіпотиреоз, акромегалія, цукровий діабет |
| Гормональні зміни | Гормональна контрацепція, менопауза, андропауза, вагітність, період годування грудьми |
| Дисметаболічні зміни | Атеросклероз, голодування, в тому числі лікувальне, гіповітаміноз (В і РР), атрофія підшкірної клітковини |
| Системні захворювання | Ревматоїдний артрит, подагра, вузликовий поліартрит, системний червоний вовчак |
| Хвороби крові | Мієломна хвороба, моноклональні гамапатії, макроглобулінемія Вальденстрема |
| Інфекції | Туберкульоз, сифіліс, дифтерія, СНІД, ботулізм, кір, лепра |
| Пухлини будь-якої локалізації, паранеопластичні процеси | |
При стисканні нерва в каналі або тунелі розвивається локальне пошкодження мієлінової оболонки, що призводить до зниження швидкості проведення збудження по нерву в ділянці компресії. Тривала компресія нерва зумовлює розвиток ішемії і гіпоксії нерва та параневральних тканин, що підвищує капілярно-тканинну проникність та вихід у міжтканинний простір дрібнодисперсних білків.
У результаті цього відбувається набряк нерва та навколишніх тканин всередині тунелю. Поступово це призводить до незворотних наслідків і дегенерації його волокон з подальшою атрофією м’язів і стійкою втратою функції [3, 4].
Згідно з класифікацією Седдона (Seddon clasification), існує 3 ступені ураження периферичних нервів: нейропраксія, аксонотемез та нейротемез. Нейропраксія — це легкий тимчасовий блок без структурного ураження аксона, що виникає при стисненні нерва, є зворотним, одужання відбувається протягом кількох тижнів. Для пацієнтів із тунельними синдромами на ранніх стадіях розвитку характерним є саме цей ступінь ураження. При тривалому або більш вираженому стисненні формується аксонотемез — пошкодження аксона зі збереженням оболонок, що потребує тривалого відновлення (місяці). Третій ступінь ураження (нейротемез) — повне переривання нерва практично не виявляють у хворих з компресійно-ішемічними ураженнями, бо він потребує травматичного ушкодження [4, 5].
Клінічні прояви тунельних синдромів залежать від ступеня ураження та варіюють від сенсорних порушень (парестезії, печіння, оніміння, відчуття повзання мурах), болю до рухових змін із м’язовою атрофією. Сенсорні проблеми та біль є поширеними симптомами на ранніх стадіях, в той час як рухові дисфункції можуть виникати пізніше [6].
У практиці ревматолога тунельні синдроми верхньої кінцівки можуть відмічатися при затяжних артритах та тендовагінітах променево-зап’ясткового суглоба, дрібних суглобів зап’ястка та ліктьових суглобів. Інколи початкові ознаки нейропатії ігноруються як хворим, так і лікарем, а скарги на біль або чутливі розлади розцінюються як ознаки активності основного захворювання. Затягування вчасної діагностики може призвести до більш глибоких уражень нервового стовбура та подовження процесу реабілітації. Тому актуальним є розгляд основних тунельних синдромів верхньої кінцівки, які можуть відзначатися в практиці лікаря-ревматолога.
ТУНЕЛЬНІ СИНДРОМИ СЕРЕДИННОГО НЕРВА
Синдром карпального (зап’ясткового) каналу є найчастішим тунельним синдромом. При виході на кисть серединний нерв проходить вузький канал, дно і стінки якого утворені кістками зап’ястка, а дахом є утримувач згиначів, перекинутий над кістковим жолобом. Серединний нерв розташований тут між сухожиллями згиначів пальців, які оточені фіброзними піхвами й утримувачем згиначів [7]. Механічна компресія нерва й артеріальних судин, що живлять його, виникає при травмах, артритах, тендовагінітах, ожирінні, гіпотиреозі тощо. Також синдром карпального каналу пов’язаний з професіями, які потребують тривалого використання вібруючих ручних інструментів та тривалого й повторюваного згинання та розгинання зап’ястка [4, 8, 9].
Першою скаргою пацієнтів є оніміння та поколювання в ділянці I–III пальців кисті, а також відчуття печіння та болю в зап’ястку. Характерним є збільшення вираженості симптомів уночі та зменшення після помахування рукою. З часом, коли починають уражуватися рухові волокна та виникає атрофія червеподібних м’язів ІІ та ІІІ пальців, у пацієнта починають розвиватися слабкість руки та незграбність (падіння предмету з руки, нездатність виконувати дрібні рухи) [9, 10]
Синдром круглого пронатора — синдром Сейфарта (або «параліч медового місяця») являє собою защемлення серединного нерва круглим пронатором — м’язом, розташованим на внутрішньому боці передпліччя трохи нижче ліктя. Цей м’яз відповідає за пронацію кисті та в стані спазму може компресувати серединний нерв, що проходить між його голівками [7]. Цей синдром зазвичай починає проявлятися після тривалого м’язового навантаження впродовж кількох годин за участю пронатора і згиначів пальців.
Синдром круглого пронатора є професійним захворюванням стоматологів, мануальних терапевтів, масажистів, велосипедистів, тенісистів, гітаристів, скрипалів та ін. Проблема часто виникає і в інших ситуаціях, коли голова однієї людини лежить на передпліччі іншої протягом тривалого часу. Так буває у людей, що сплять в обіймах один одного, або при годуванні грудьми, коли голова дитини впирається в материнське передпліччя [6, 8].
Основними проявами синдрому є парестезії та біль у I–III пальцях кисті, біль і печіння на 4–5 см нижче ліктьового суглоба по передній поверхні передпліччя з іррадіацією болю в І–ІІІ пальці кисті, слабкість протиставлення і згинання першого пальця, гіпотрофія м’язів тенара, парез згиначів пальців.
Для діагностики синдрому круглого пронатора проводиться пронаторно-флексорний тест, під час якого виконується пронація передпліччя із щільно стисненим кулаком та створюється опір цього руху (протидія), що призводить до посилення болю. Збільшення вираженості болю також може відмічатися при письмі (прототип цього тесту).
У хворих із синдромом круглого пронатора відповідно до розташування цього м’яза у верхній точці при провокації постукуванням або пальцевим стисненням виникають парестезії; у цю ділянку можна вводити препарати для блокади [4, 8, 11].
Супракондилярний синдром, також відомий як синдром стрічки Стразера (синдром Кулона — Лорда — Бедосьє) є тунельним синдромом, при якому серединний нерв стискається в ділянці ліктьового суглоба. Компресія відбувається через наявність рудиментарного супракондилярного відростка на плечовій кістці або через компресію нерва зв’язкою Стразера, яка є частиною фасції, що у вигляді містка перекидається між медіальною міжм’язовою перегородкою і медіальною голівкою триголового м’яза. У популяції в 0,5–1% випадків відмічають варіант розвитку плечової кістки, при якому на її дистальній антеромедіальній поверхні виявляється «шпора», або супракондилярний відросток. Через додатковий відросток серединний нерв зміщується і натягується (як тятива лука), що робить його чутливим до ураження [7, 12].
Супракондилярний синдром має майже повну клінічну подібність із синдромом круглого пронатора: у зоні іннервації серединного нерва визначаються біль, парестезії, зниження сили згинання кисті і пальців. Але на відміну від нього, при ураженні серединного нерва під зв’язкою Стразера можлива також механічна компресія плечової артерії з відповідними судинними розладами.
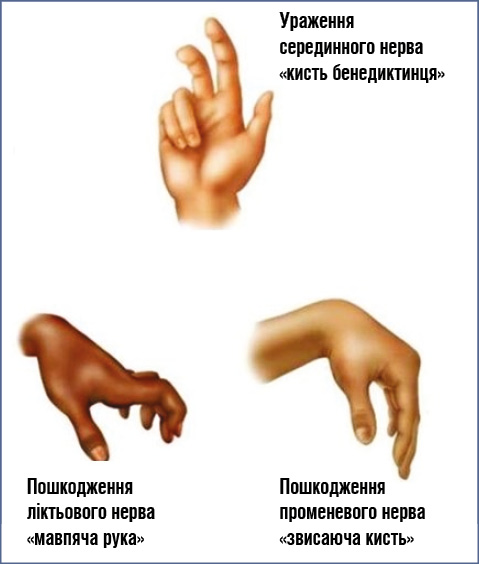
При проксимальному ураженні нерва до відходження гілок до променевого згинача зап’ястка і довгого згинача великого пальця при спробі стиснення пальців у кулак формується характерна «кисть, що благословляє» або «кисть бенедиктинця» (рисунок). Лікування полягає в резекції надвиросткового відростка («шпори») плечової кістки і зв’язки [10, 12, 13].
ТУНЕЛЬНІ СИНДРОМИ ПРОМЕНЕВОГО НЕРВА
Синдром спірального каналу. Променевий нерв є одним з найбільш вразливих нервів верхньої кінцівки. Пошкодження може фіксуватися на різних рівнях, але найбільш вразливе до пошкодження місце — на рівні плеча, в борозні променевого нерва — в спіральному (плечопроменевому або плечо-м’язовому, саnalis humeromuscularis) каналі, який обмежений місцями прикріплення до кістки зовнішньої (латеральної) і внутрішньої (медіальної) головок трицепса плеча і є по суті кістково-м’язовим тунелем.
У цьому каналі (тунелі) нерв описує спіраль навколо плечової кістки, проходячи зсередини і в кінці в передньо-зовнішньому напрямку, тому компресію нерва на цьому рівні називають синдромом спірального каналу [7]. Цей синдром добре відомий під назвою «неврит променевого нерва» («синдром нічного суботнього паралічу»). Ураження променевого нерва зазвичай виникає при тривалій його компресії, що відбувається під час глибокого нічного сну, частіше після зловживання алкоголем або сильного фізичного перенапруження в поєднанні з незручною позою і жорсткою постіллю.
Причиною синдрому можуть стати переломи плечової кістки в середній третині. Компресія нерва може виникнути незабаром після перелому через набряк тканин і підвищення тиску в каналі. У подальшому нерв буде уражуватися при його стисненні рубцевими тканинами або кістковим мозолем. Інколи компресія променевого нерва може бути зумовлена розташуванням голови партнера на зовнішній поверхні плеча (за типом «параліча медового місяця») [10, 14].
Клінічні прояви синдрому спірального каналу включають параліч розгиначів передпліччя, кисті, розгиначів пальців, м’яза, що відводить великий палець, і супінатора («звисаюча» кисть), ослаблення розгинання передпліччя, зниження аж до повного згасання рефлексу з триголового м’яза, атрофію уражених м’язів, порушення чутливості на дорсальній поверхні плеча, передпліччя, частково кисті і пальців, різкий або пекучий біль у кисті (рисунок). Цей синдром називається «суботній нічний параліч», тому що більшість людей п’ють у суботу (або у вихідні дні) і сплять у положенні, де аксилярна ямка рук міцно притискається до краю стільця або дивана, залишаючи їх руку висіти всю ніч. Коли вони прокидаються, вони не можуть витягнути зап’ясток (падіння зап’ястка — висяча рука). Високий радіальний параліч у пахвовій западині охоплює всю іннервацію променевого нерва, включаючи трицепс (зникають рефлекси з триголового м’яза) [4, 8, 15].
Синдром супінатора. Глибока гілка (задній міжкістковий нерв) променевого нерва спочатку огинає шийку променевої кістки, а потім проходить у радіальному тунелі. Радіальний тунель обмежений медіальним сухожиллям плечового та двоголового м’яза, а латерально — довгим та коротким розгиначами променевого м’яза зап’ястка. Потім нерв проходить під поверхневим шаром супінатора (відомим як аркада Фрозе) та іннервує супінатор, а також розгиначі зап’ястка та пальців [7].
При деяких професіях, таких як тенісисти та скрипалі, що супроводжуються повторюваними рухами пронації-супінації, а також переломах голівки променевої кістки, пухлинах м’яких тканин, артритах можлива компресія заднього міжкісткового нерва [4, 10, 14].
Клінічно синдром супінатора («лікоть тенісиста») супроводжується болем по зовнішній поверхні ліктьового суглоба і по дорсальній поверхні передпліччя, при цьому порушення чутливості відсутні. Патогномонічним тестом, що провокує больовий прояв, є натискання на передньо-зовнішній сегмент передпліччя в ділянці трохи нижче (приблизно на 2 поперечні пальці) зовнішнього надвиростка плечової кістки.
При клінічному обстеженні це може бути помилково прийнято за латеральний епікондиліт. Але при латеральному епікондиліті біль концентрується в латеральному надвиростку та посилюється при опорному розгинанні зап’ястка. При синдромі супінатора біль посилюється при опорному розгинанні ІІІ пальця та іррадіює в латеральний бік плеча. Також біль викликає рух, що чинить опір супінації [4, 8, 15].
Радіальний тунельний синдром зап’ястка характеризується стисненням поверхневої чутливої гілки променевого нерва на рівні зап’ястка. Причинами можуть стати перелом дистального відділу променевої кістки (синдром Турнера), стиснення наручниками («арештантський» параліч), лігаментити каналу короткого розгинача і довгого м’яза, що відводить I палець тильної зв’язки зап’ястка (хвороба де Кервена). Характерними є оніміння тилу кисті і пальців, пекучий біль на тильному боці великого пальця, що може віддавати в передпліччя і навіть плече. Сенсорні порушення, що виявляються при огляді, зазвичай не виходять за межі I пальця [4, 15, 16].
ТУНЕЛЬНІ СИНДРОМИ ЛІКТЬОВОГО НЕРВА
Синдром кубітального каналу. Синдром кубітального (ліктьового) каналу є другим за поширеністю імпінджмент-синдромом після синдрому карпального каналу. Через свої анатомічні особливості ліктьовий нерв найчастіше стискається в ділянці ліктя, де він найбільш схильний до локального стиснення та травми. M.A. Posner визначив 5 потенційних зон стиснення в лікті. Це стрічка Стразера, медіальна міжм’язова перегородка, ліктьовий канал, ретроепікондилярна борозна та апоневроз згинача-пронатора. Хоча термін «синдром ліктьового каналу» стосується певної анатомічної точки, компресійна нейропатія може також виникати поза ліктьовим каналом [17, 18].
Існує багато причин, які можуть спричинити розвиток ульнарної нейропатії. Найчастішими з них можуть бути тривале згинання ліктя, особливо при одноманітних рухах (наприклад робота за комп’ютером, водіння), переломи ліктьового суглоба, остеоартрит з медіальними остеофітами та новоутворення м’яких тканин [8, 18].
Скарги зазвичай включають біль, що віддає в медіальну частину передпліччя, сенсорні порушення у тильній та долонній частинах кисті, а також рухову слабкість внутрішніх м’язів кисті. Патогномонічним тестом, що провокує виникнення парестезії або болю, є компресія або постукування в жолобі між внутрішнім надмищелком і ліктьовим відростком плеча (зона проєкції нерва).
На пізніх стадіях може виникати деформація кисті у формі кігтя (гіперекстензія п’ястно-фалангових суглобів IV та V пальців, згинання проксимальних та дистальних міжфалангових суглобів під впливом зовнішніх згиначів). Мізинець також може залишатися в дещо відведеному положенні (симптом Вартенберга) [8, 17, 19].
Ульнарний тунельний синдром зап’ястка (синдром каналу Гюйона) є компресійно-ішемічною нейропатією дистальної частини ліктьового нерва. Синдром каналу Гюйона розвивається внаслідок стиснення глибокої гілки ліктьового нерва в каналі, утвореному горохоподібною кісткою, гачком гачкоподібної кістки, долонною п’ястковою зв’язкою і коротким долонним м’язом [7]. Групами ризику є пацієнти, які пересуваються з тростиною, або люди, що працюють в умовах тривалого тиску робочих інструментів, наприклад вібруючих, викруток, щипців, що відмічається найчастіше у представників певних професій (садівники, різьбярі шкіри, кравці, скрипалі, особи, які працюють з відбійним молотком). Причинами, що викликають компресію ліктьового нерва, можуть бути травми, артрити, дисгормональні порушення та ін. [4, 8, 14].
При компресії ліктьового нерва в каналі Гюйона можливі три типи ураження. Перший тип виникає при компресії в проксимальному відділі каналу. Характеризується порушенням функції всіх рухових і чутливих волокон ліктьового нерва на кисті. Через слабість abductor policis brevis і flexor policis brevis можна виявити надмірне згинання в міжфаланговому суглобі великого пальця на ураженій руці у відповідь на прохання утримати папір між великим і вказівним пальцем (тест Фромена). Відзначаються рання атрофія гіпотенара і дорсальних міжкісткових м’язів та деформація кисті по типу «пазуристої лапи» або «мавпячої руки» (рисунок).
Другий тип ураження є найчастішим. Розвивається при компресії нерва в нижніх відділах, тому виявляють тільки рухові порушення. Характеризується відсутністю сенсорних порушень, але з парезом усіх м’язів, що іннервуються ліктьовим нервом.
Третій тип є найрідкіснішим. Викликається компресією поверхневої гілки ліктьового нерва в дистальній порції каналу. Третій тип синдрому проявляється порушенням чутливості на долонній поверхні і відсутністю розладів чутливості на тильній поверхні V–IV пальців кисті, збереженням функції м’язів, що іннервуються глибокою руховою гілкою. Рухові порушення відсутні [4, 8, 10].
ДІАГНОСТИКА ТУНЕЛЬНИХ СИНДРОМІВ
Діагноз встановлюється на підставі характерних клінічних проявів та проведенні клінічних тестів. Для уточнення рівня ураження нерва проводиться електронейроміографія. У початковий період пошкодження нерва відбувається порушення функції чутливих волокон, що проявляється подовженим сенсорним латентним періодом та зменшенням або відсутністю потенціалу дії сенсорного нерва (sensory nerve action potential — SNAP). Пізніше відбувається пошкодження рухових волокон, що призводить до подовження рухової латенції і зменшення або відсутності складеного м’язового потенціалу дії (compound muscle action potential — CMAP). Пошкодження нерва, об’ємні утворення, наявність синовіту, тендовагініту або інші патологічні зміни, які викликають тунельний синдром, можна визначити також за допомогою ультразвукового дослідження (УЗД) або магнітно-резонансної томографії (МРТ) [20–22].
ЛІКУВАННЯ ТУНЕЛЬНИХ СИНДРОМІВ
Діагностика тунельного синдрому в рамках ускладнення ревматичного захворювання потребує комплексної взаємодії між невропатологом та ревматологом. Безумовно, основний напрямок лікування буде спрямовано на зниження активності системного захворювання, зменшення вираженості синовіту, тендовагініту, які спричиняють ушкодження нервового стовбура. Паралельно проводиться покрокова лікувальна стратегія тунельної нейропатії, що буде залежати від ступеня ураження та періоду хвороби.
Загальні принципи лікування
- Заходи, спрямовані на забезпечення максимального спокою для зони патогенного тунелю (7–10 днів) з використанням анталгічних поз, положень і укладок;
- зміна звичного локомоторного стереотипу і способу життя. Тунельні синдроми часто є результатом не тільки монотонної діяльності, а й порушення ергономіки (неправильна поза, незручне положення кінцівки під час роботи). Включає розроблення спеціальних вправ і рекомендації щодо оптимальної організації робочого місця;
- носіння бандажу. Особливо ефективним він буде на самому початку розвитку захворювання. Бандаж зменшує вираженість больового синдрому й утримує зап’ясток в анатомічно правильному положенні. Його потрібно носити цілодобово;
- кінейзіотейпування;
- лікувальна фізкультура (нейродинаміка) — покращує ковзання нерва.
- Купірування больового синдрому: нестероїдні протизапальні препарати (НПЗП), анальгетики, протиепілептичні препарати, блокади (анестетик + гідрокортизон, бетаметазон та ін.), акупунктура, електростимуляція, ампліпульстерапія, діадинамічний струм та ін.;
- протинабрякова терапія: венотоніки, діуретики, магнітні поля, дарсонвалізація та ін.;
- поліпшення мікроциркуляції — вазоактивні препарати;
- посилення регенерації нервових волокон — вітаміни групи В, препарати альфа-ліпоєвої кислоти, нуклеотиди, нейропротектори;
- поліпшення проведення збудження в нервово-м’язовому синапсі та відновлення нервово-м’язової провідності (іпікардин);
- небажаними є бальнеотерапія, грязьові аплікації, парафін та озокерит (в гострий період можливе посилення набряку та болю).
Медикаментозне лікування в гострий періодЛікувально-реабілітаційний період
При хронічному перебігу хвороби, помірному больовому синдромі активно застосовують фізіотерапію (ультразвук з гідрокортизоном, електрофорез вазоактивних речовин, акупунктура, бальнеотерапія, масаж, лікувальна фізкультура), продовжують призначення вітамінів групи В, нейропротекторів, антиоксидантів, антихолінестеразних речовин, при потребі призначають антидепресанти [23–26].
Помилки в лікуванні та діагностиці тунельних синдромів
- Надмірна роль відводиться дегенеративно-дистрофічним змінам хребта як причині патологічних симптомів, що виникли;
- пацієнтам не призначаються ортези, не рекомендується зниження навантаження на кінцівки;
- пацієнтам не надають рекомендації щодо корекції способу життя і модифікації факторів ризику;
- виконується велика кількість блокад із глюкокортикоїдами, що призводить до швидкої дегенерації нерва (не більше ніж 3 ін’єкції);
- пацієнтів не скеровують на хірургічне лікування при неефективності консервативних методів.
- Ознаки прямої компресії нерва кістковими утвореннями, фіброзними і рубцево-спайковим процесом, гематомою, пухлиною;
- безуспішність тривалої комплексної консервативної терапії (понад 3 міс);
- стійкість вираженого больового синдрому, що знижує працездатність;
- виражений і прогресуючий атрофічний парез кількох м’язів зі зниженням професійної працездатності;
- вираженість і стійкість вегетативно-трофічних розладів, що порушують працездатність хворого;
- одночасне компресійне ураження нерва і супутніх магістральних судин (артерії, вени), підтверджене ангіографією або реовазографією з функціональними тестами.
Показання до оперативного лікування тунельних синдромів
ВИСНОВКИ
У практиці ревматолога тунельні синдроми верхньої кінцівки можуть відмічатися при хронічних артритах, синовітах, тендовагінітах, артрозних змінах променево-зап’ясткового суглоба, дрібних суглобів зап’ястка та ліктьових суглобів. Тому часто саме лікар-ревматолог є першим, хто може запідозрити наявність компресійно-ішемічного синдрому та направити пацієнта на дообстеження до фахового спеціаліста.
Вчасна діагностика тунельних нейропатій в рамках ревматологічного захворювання дозволить більш ефективно проводити менеджмент хворого та продемонструвати високу кваліфікацію і професійний рівень лікаря.
Список використаної літератури
- 1. Бісмак О.В. (2019) Периферичні невропатії верхньої кінцівки як медико-соціальна проблема. Науковий часопис НПУ імені М.П. Драгоманова, 7 (115): 12–16.
- 2. Цимбалюк В.І. (2013) Хірургічне лікування ушкодження плечового сплетення з використанням довготривалої електростимуляції. Клінічна хірургія, 6: 59–61.
- 3. Поліщук М.Є., Муравський А.В., Татарчук М.М., Сулій Л.М. (2012) Лікування хворих із тунельними та компресійно-ішемічними невропатіями периферичних нервів. Міжнародний неврологічний журнал, 3(49): 101–104.
- 4. Nicholls K., Furness N.D. (2019) Peripheral nerve compression syndromes of the upper limb. Surgery (Oxford), 37(5): 288–93. doi.org/10.1016/j.mpsur.2019.02.011.
- 5. Neal S.J., Fields K.B. (2010) Peripheral nerve entrapment and injury in the upper extremity. American family physician, 81(2): 147–55.
- 6. Anil Didem Aydin Kabakçi (2021) Upper Extremity Entrapment Neuropathy. Demyelination Disorders. Edited by Baloyannis S.J., Rossi F.H. and Welwin Liu. doi.org/10.5772/intechopen.98279.
- 7. Standring S. (2015) Gray’s anatomy e-book: the anatomical basis of clinical practice: Elsevier Health Sciences.
- 8. Dong Q., Jacobson J.A., Jamadar D.A. et al. (2012) Entrapment neuropathies in the upper and lower limbs: anatomy and MRI features. Radiology research and practice. doi.org/10.1155/2012/230679.
- 9. Palmer K.T., Harris E.C., Coggon D. (2007) Carpal tunnel syndrome and its relation to occupation: a systematic literature review. Occupational Medicine, 57(1): 57–66. doi.org/10.1093/occmed/kql125.
- 10. Andreisek G., Crook D.W., Burg D. et al. (2006) Peripheral neuropathies of the median, radial, and ulnar nerves: MR imaging features. Radiographics, 26(5): 1267–87. doi.org/ 10.1148/rg.265055712.
- 11. Lee M.J., La Stayo P.C. (2004) Pronator syndrome and other nerve compressions that mimic carpal tunnel syndrome. Journal of Orthopaedic& Sports Physical Therapy, 34(10): 601–9.
- 12. Opanova M.I., Atkinson R.E. (2014) Supracondylar process syndrome: case report and literature review. The Journal of hand surgery, 39(6): 1130–5. dx.doi.org/10.1016/j.jhsa.2014.03.035.
- 13. Bain G., Gupta P., Phadnis J., Singhi P.K. (2016) Endoscopic excision of supracondylar humeral spur for decompression of the median nerve and brachial artery. Arthroscopy techniques, 5(1): e67-e70. dx.doi.org/10.1016/j.eats.2015.08.019.
- 14. Bouche P. (2013) Compression and entrapment neuropathies. Handbook of clinical neurology, 115: 311–66.
- 15. Strohl A.B., Zelouf D.S. (2017) Ulnar tunnel syndrome, radial tunnel syndrome, anterior interosseous nerve syndrome, and pronator syndrome. Journal of the American Academy of Orthopaedic Surgeons, 25(1): e1–e10. doi.org/10.5435/JAAOS-D-16-00010.
- 16. Hu S., Choi J., Son B. (2015) Cheiralgia paresthetica: an isolated neuropathy of the superficial branch of the radial nerve. The Nerve, 1(1): 1–5. dx.doi.org/10.21129/nerve.2015.1.1.1.
- 17. Posner M.A. (1998) Compressive ulnar neuropathies at the elbow: I. Etiology and diagnosis. JAAOS-Journal of the American Academy of Orthopaedic Surgeons, 6(5): 282–8.
- 18. Terry G.C., Zeigler T.E. (2002) Cubital Tunnel Syndrome. Operative Treatment of Elbow Injuries: Springer, 131: 9. doi.org/10.1007/0-387-21533-6_11.
- 19. Doughty C.T., Bowley M.P. (2019) Entrapment Neuropathies of the Upper Extremity. The Medical Clinics of North America, 103(2): 357–70. doi.org/10.1016/j.mcna.2018.10.012.
- 20. Клінічний протокол надання медичної допомоги хворим на мононейропатії (2008) Наказ МОЗ України від 13.06.2008 р. № 317 «Про затвердження клінічних протоколів надання медичної допомоги за спеціальністю «Нейрохiрургія». Український нейрохірургічний журнал, 3: 97–100.
- 21. Настанова № 00778. Периферичні нейропатії: обстеження пацієнта (2014): 5. guidelines.moz.gov.ua/documents/3561.
- 22. Настанова № 00779. Защемлення нерва і компресійні розлади (2013): 8. guidelines.moz.gov.ua/documents/3562.
- 23. Настанова № 00931. Хронічний біль. (2017): 15. guidelines.moz.gov.ua/documents/3686.
- 24. Cruccu G., Truini A. (2017) A review of Neuropathic Pain: From Guidelines to Clinical Practice. Pain Ther., 6(1): 35–42. doi.org/ 10.1007/s40122-017-0087-0.
- 25. Joshi A., Patel K., Mohamed A. et al. (2022) Carpal Tunnel Syndrome: Pathophysiology and Comprehensive Guidelines for Clinical Evaluation and Treatment. Cureus, 20; 14(7): e27053. doi: 10.7759/cureus.27053.
- 26. Тондій О.Л., Завальна О.П., Коренєв С.М. (2016) Тунельні мононейропатії: етіопатогенез, клініка, діагностика, лікування. Схiдноєвропейський журнал внутрiшньої та сiмейної медицини, 1: 68–74.
Відомості про авторів
Рекалов Дмитро Геннадійович — доктор медичних наук, професор, провідний науковий співробітник ДУ «Національний науковий центр «Інститут кардіології імені академіка М.Д. Стражеска» Національної академії медичних наук України, м. Київ, Україна. Е-mail: dmitryrekalov@gmail.com
ORCID: 0000-0002-5793-2322.
Головач Ірина Юріївна — докторка медичних наук, професорка, завідувачка відділення ревматології, Клінічна лікарня «Феофанія», м. Київ, Україна. Е-mail: golovachirina@gmail.com
Данюк Інна Олександрівна — кандидатка медичних наук, асистентка кафедри внутрішніх хвороб № 3, Запорізький державний медико-фармацевтичний університет, м. Запоріжжя, Україна. Е-mail: daniuk.inna.alex@gmail.com
ORCID: 0000-0002-4596-5709.
Риндіна Наталія Григорівна — кандидатка медичних наук, асистентка кафедри внутрішніх хвороб № 1, Донецький національний медичний університет, м. Краматорськ, Донецька обл., Україна. Е-mail: ryndina30@gmail.com
Надійшла до редакції/Received: 4.08.2025
Прийнято до друку/Accepted: 11.08.2025

Leave a comment