ПЕРИФЕРИЧНА НЕЙРОПАТІЯ ПРИ ЗАПАЛЬНИХ ЗАХВОРЮВАННЯХ СУГЛОБІВ
Синяченко О.В.1, Егудина Е.Д.2, Перепада А.В.1, Селезнева С.В.1, Ханюков А.А.2
- 1Донецкий национальный медицинский университет им. Максима Горького, Красный Лиман
- 2Днепропетровская государственная медицинская академия
Резюме. Мета дослідження — оцінити частоту і клінічні ознаки периферичної нейропатії (ПНП) при ревматоїдному артриті (РА), хламідійному урогенітальному реактивному артриті (РеА), псоріатичному артриті (ПА) та анкілозивному спондиліті (АС), вивчити питання патогенетичних побудов таких змін нервової системи, виділити чинники ризику. Обстежено 416 пацієнтів, серед яких був 131 хворий на РА, 101 — на РеА, 76 — на ПА та 108 — на АС. Частота розвитку ПНП при РА, РеА, ПА й АС становила 13; 19; 24 і 34% відповідно, тоді як її ступінь тяжкості у хворих на ПА<РеА<РА<АС. РА властивий вплив на ПНП дигітального артеріїту, міозиту, офтальмопатії та синдрому Шегрена, РеА — сакроілеїту, ПА — ексудативної форми шкірного псоріазу, АС — патології очей, причому чинниками ризику тяжкого перебігу нейропатії у разі РА вважається залучення до процесу ліктьових суглобів, РеА — міжхребцевих і дуговідросткових зчленувань, ПА — променезап’ясткових, АС — крижово-клубових. Синдром Гієна — Барре розвивається відповідно у 3; 4; 5 і 9% загальної кількості хворих на РА, ПА, РеА та АС або у 24; 17; 26 і 27% випадків ПНП. Висновки: ПНП є частим проявом запальних хвороб суглобів і взаємопов’язана з клініко-лабораторними ознаками захворювання.
Введение
Распространенность воспалительных заболеваний суставов в разных регионах земного шара составляет 4% (Catanoso M. et al., 2012; Gowdie P.J., Tse S.M., 2012; Egeberg A., 2016; Lebwohl M.G. et al., 2016). К относительно нередким внесуставным (системным) проявлением артрита относятся различные поражения нервной системы (Sampaio-Barros P.D., 2011; Androudi S. et al., 2015), а в клиническом ее течении важное значение имеет наличие и тяжесть периферической нейропатии (ПНП) (Nouh A. et al., 2014; Mulhearn B., Bruce I.N., 2015), частота возникновения которой среди этих пациентов составляет 5–10% (Oomatia A. et al., 2014; Ubogu E.E., 2015). При этом развитие ПНП существенно ухудшает качество жизни больных, но вопросы взаимосвязей с суставным синдромом и другими проявлениями заболеваний остаются невыясненными (Rosenbaum J.T. et al., 2011; Chan C.C. et al., 2012).
Цель и задачи данной работы — оценка частоты и клинических признаков ПНП при ревматоидном артрите (РА), хламидийном урогенитальном реактивном артрите (РеА), псориатическом артрите (ПА) и анкилозирующем спондилите (АС), изучение вопросов патогенетических построений таких изменений нервной системы, выделение факторов риска и прогностических критериев нейропатии.
Объект и методы исследования
Под наблюдением находились 416 пациентов с воспалительными заболеваниями суставов, среди которых был 131 больной РА, 101 — РеА, 76 — ПА и 10 — АС. Средний возраст обследованных с РА, РеА, ПА и АС соответственно составил 45,4±1,03; 32,4±1,03; 41,5±1,09 и 38,0±0,61 года, длительность заболевания — 10,1±0,66; 3,7±0,47; 11,5±1,09; 11,0±0,39 года, а соотношение количества мужчин и женщин — 1:5, 1:1, 1:2 и 10:1. Другие признаки артрита представлены в таблице. Отметим, что в 4% случаев РА диагностирован синдром Шегрена и в 8% — гипофункция щитовидной железы, в 93% наблюдений РеА отмечено поражение урогениталий (уретрит, простатит, орхит, баланит, баланопостит — у мужчин, эндометрит, цервицит, кольпит, сальпингит, сальпингоофорит — у женщин), в 61% — наличие офтальмопатии (конъюнктивит, значительно реже — увеит и склерит), в 90% — хламидии в секрете предстательной железы, соскобах из уретры, шейки матки, стенок влагалища, в 83% — позитивные серологические тесты на хламидийную инфекцию. Вульгарная форма псориаза диагностирована у 62% больных ПА, инфильтративно-бляшечная — у 32%, экссудативная — у 7%, а онихопатия — в 76% наблюдений.
Пациентам выполняли рентгеновское (аппарат «Multix-Compact-Siеmens», Германия) и ультразвуковое (сонографы «Envisor-Philips», Нидерланды, и «ATL3500-Suemens», Германия) исследование периферических, крестцово-подвздошных и позвонковых суставов, минеральную плотность кости оценивали с помощью двухэнергетической остеоденситометрии проксимального отдела бедренной кости (денситометр «QDR-4500-Delphi-Hologic», США), осуществляли электронейромиографию («Нейро-МВП-4», Россия) с оценкой скорости импульса и амплитуды потенциала. Подсчитывали индексы функциональной тяжести артрита Лансбури (IL), активности DAS28 и прогрессирования API по формуле:
| API = | W + S | , |
| Y |
где W — рентгенологическая стадия болезни, S — сумма рентгеносонографических признаков, Y — длительность клинической манифестации артрита. Высчитывали также индекс тяжести ПНП (NSI) по формуле:
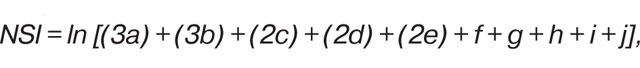
где ln — десятичный логарифм, a — полинейропатия, b — демиелинизирующий тип, c — аксональный тип, d — дистально-проксимальная распространенность, е — туннельный синдром, f — дистальная мононейропатия, g — симметричность поражений, h — сенсорные расстройства, i — моторные расстройства, j — вегетативные расстройства.
С помощью биохимического и иммуноферментного анализа (анализатор «Olympus-AU-640», Япония, ридер «PR2100 Sanofi diagnostic pasteur», Франция) изучали уровни в сыворотке крови ревматоидного фактора (RF), С-реактивного протеина (CRP), фибриногена, фибронектина, иммуноглобулинов G и M, циркулирующих иммунных комплексов, эндотелина-1, сосудистого эндотелиального фактора роста (VEGF), антител к циклическому цитруллиновому пептиду (Аnti-ССР) и противохламидийных (Chlamydia trachomatis) антител (последние также исследовали с помощью полимеразной цепной реакции). С использованием компьютерного тензиореометра «PAT2-Sinterface» (Германия) определяли поверхностные показатели вязкости (SV), эластичности (SE) и релаксации (SR), позволяющие трактовать физико-химические реологические свойства сыворотки крови.
Статистическую обработку полученных результатов исследований проведено с помощью вариационного, непараметрического, корреляционного, регрессионного, одно- (ANOVA) и многофакторного (ANOVA/MANOVA) дисперсионного анализа (программы «Microsoft Excel» и «Statistica-Stat-Soft», США). Оценивали средние значения (M), их стандартные ошибки (m), стандартные отклонения (SD), коэффициенты корреляции (r), критерии регрессии (R), дисперсии, Стьюдента, Уилкоксона — Рао, Макнемара — Фишера и достоверность статистических показателей.
Результаты исследования
ПНП выявлена у 13% больных РА, у 19% — РеА, у 24% — ПА и у 34% — АС. При РеА и АС соотношение полинейропатии и мононейропатии составило 1:1, при ПА — 2:1, а при РА — 5:1. Частота сенсорных и моторных расстройств в случаях ПА была одинаковой, у пациентов с РА и АС — чувствительные изменения отмечали вдвое чаще, при РеА — втрое чаще. Вегетативные расстройства, связанные с ПНП, отмечены немногим более чем в ½ наблюдений РА, РеА, АС и РеА, а пропорции трофических, висцеральных и сосудистых изменений составили 1:2:3, 1:2:3, 1:1:6 и 1:3:10 соответственно. Туннельный синдром запястного канала выявлен у 4% общего числа больных РА или в 29% случаев ПНП, при РеА — в 4 и 21%, при ПА — в 7 и 28%, при АС — в 12 и 35%, синдром Гийена — Барре — в 3 и 24; 5 и 26; 4 и 17; 9 и 27%.
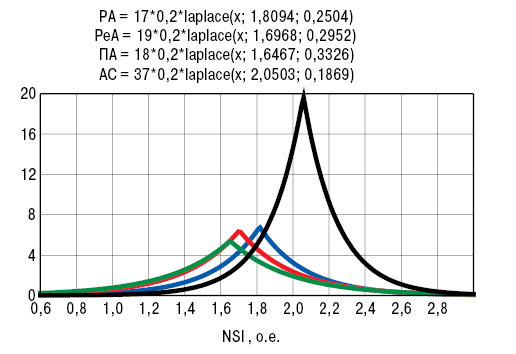
Как видно из рис. 1 и 2, уровень NSI у больных ПА составил 1,65±1,09 о.е., при РеА был на 3% больше, при РА — на 10%, при АС — на 24%. Двусторонняя ПНП рук в этих группах воспалительных болезней суставов диагностирована соответственно в 63; 68; 63 и 78% наблюдений. При этом если у пациентов с ПА двустороннее поражение ног отмечено в 53% случаев, то при РеА — в 88%. У больных РА и АС частота дистальной ПНП рук по сравнению с дистально-проксимальной превалировала в 2 раза, при ПА — в 3 и при РеА — в 5 раз. Что касается ног, то лишь в случаях ПА констатирована в 4 раза выше частота дистальной ПНП. У больных РА, ПА, РеА и АС «позитивные» сенсорные расстройства (парестезии, гиперестезии, гипералгезии) отмечали соответственно в 3; 4; 5 и 6 раз чаще «негативных» (гипостезии, гипоалгезии). Среди двигательных нарушений судорожный синдром отмечен в 82; 87; 86 и 84% случаев, синдром «беспокойных ног» — соответственно в 36; 47; 50 и 43%. Снижение скорости проведения импульса электронейромиограмм выявлено при ПА, РеА, РА и АС у 28; 32; 71 и 87% обследованных, снижение амплитуды действия нерва — у 72; 47; 35 и 51%.
| Признак | Заболевание | ||||
|---|---|---|---|---|---|
| РА (n=131) | PeA (n=101) | ПА (n=76) | AC (n=108) | ||
| Признаки суставного синдрома (M±m) | DAS28, o.e. IL, у.е. API, o.e. |
4,5±0,10 130,1±4,44 1,8±0,20 |
3,8±0,15 71,2±4,60 0,6±0,19 |
4,2±0,37 69,9±5,30 0,5±0,08 |
4,7±0,26 96,5±7,72 1,1±0,12 |
| Клинико-лабораторные признаки артрита, % | Позитивность по RF Позитивность по Аnti-ССР Наличие сакроилеита Наличие спондилопатии Наличие тендовагинита Наличие энтезопатий Наличие остеопороза |
77,1 75,6 9,2 35,1 42,8 19,9 67,2 |
2,0 70,3 59,4 31,7 40,6 23,8 8,9 |
2,6 88,2 25,0 48,7 22,4 23,7 51,3 |
2,8 89,8 54,6 98,2 34,3 36,1 53,7 |
 |
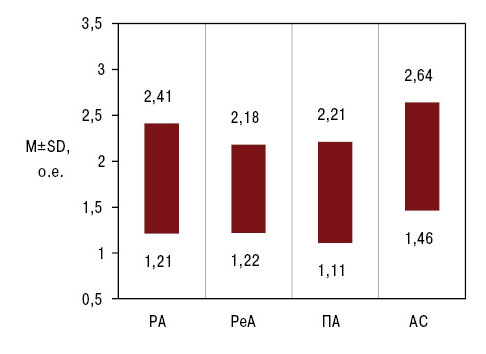 |
| Рис. 1.Гистограммы Лапласа NSI | Рис. 2.Колебания показателя NSI |
Обсуждение результатов
Тяжесть ПНП имеет важное значение в клиническом течении воспалительных болезней суставов (Nouh A. et al., 2014; Mulhearn B., Bruce I.N., 2015), хотя следует отметить, что в эксперименте на животных с моделью артрита продемонстрированы морфологические признаки ПНП отдаленно от зоны пораженных суставов (Jochmann E. et al., 2015). Степень выраженности ПНП прямо коррелирует с длительностью РА, ПА, АС (Naito M. et al., 2014; Ozkul A. et al., 2015), существенно ухудшая их течение (Cazzola M. et al., 2014; Syngle A. et al., 2015). Частоту развития ПНП при РА повышает наличие сопутствующего синдрома Шегрена (Bhattacharyya S., Helfgott S.M., 2014), первичный вариант которого в ⅔ наблюдений сам сопровождается нейропатическими сенсорно-моторными расстройствами (Koike H. et al., 2013; Hsu C.W. et al., 2014).
По нашим данным, вследствие проведенного дисперсионного и непараметрического анализа Макнемара — Фишера установлено влияние на развитие ПНП при всех нозологических формах суставной патологии мужского пола и наличия у больных тендовагинита, в случаях РеА и ПА — дополнительно энтезопатии. Кроме того, ПНП у пациентов с РА тесно связана с наличием дигитального артериита, миозита, офтальмопатии и синдрома Шегрена, при АС — только с патологией глаз, при РеА — с тяжестью сакроилеита и с уровнем антител к хламидиям, при ПА — с экссудативной формой кожного псориаза.
Независимо от нозологий на параметры электронейромиограмм оказывает влияние показатель DAS28, у больных РА, помимо этого — тяжесть субхондрального склероза, асептического остеонекроза и артрокальцинатов, при РеА — выраженность поражений урогениталий, при ПА — степень процесса остеоузурации. Факторами риска тяжелого течения ПНП в случаях РА считается поражение локтевых суставов, РеА — межпозвонковых и дугоотростчатых сочленений, ПА — лучезапястных, АС — крестцово-подвздошных. Чувствительные расстройства в большей мере связаны со степенью остеокистоза и эпифизарного остеопороза, а двигательные — со спондилопатией. При РА между API и NSI существует обратная связь, а при ПА — прямая, что нашло свое отражение на рис. 3.
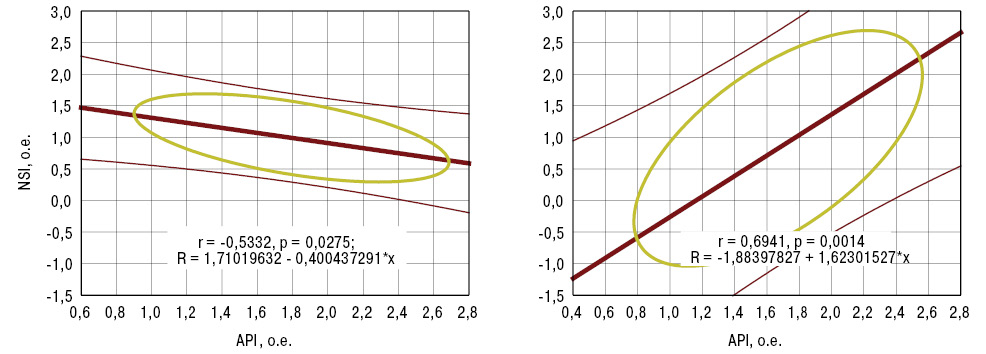
Многофакторный дисперсионный анализ Уилкоксона — Рао показывает высокодостоверное воздействие тяжести ПНП при воспалительных болезнях суставов на интегральные лабораторные показатели. По результатам выполненного ANOVA, на NSI у больных РА оказывают влияние параметры RF, Anti-CCP и VEGF, при РеА — CRP, иммуноглобулина-M, Anti-CCP и SV, при ПА — эндотелина-1, VEGF и SR, при АС — SV. Существуют прямые корреляционные связи NSI в случаях РА с концентрациями фибриногена, фибронектина и VEGF, PeA — c уровнями CRP, иммуноглобулина-M, Anti-CCP и SV, ПА — с эндотелином-1, VEGF и SE, AC — c SV. Таким образом, в патогенетических построениях ПНП при артрите участвуют иммунные нарушения, эндотелиальная дисфункция сосудов и изменения физико-химических реологических вязкоэластичных свойств крови.
Имеются сведения, что патогенез ПНП при воспалительных болезнях суставов тесно связан с эндотелиальной дисфункцией сосудов и микроваскулярными расстройствами (Ubogu E.E., 2015), гиперпродукцией провоспалительных цитокинов (Xin N. et al., 2015; Zhang D.Q. et al., 2016), появлением в крови антиганглиозных (антигликосфинголипидных) (Magid-Bernstein J. et al., 2016; Sonnino S. et al., 2016), β2-гликопротеиновых и перинуклеарных антинейтрофильных цитоплазматических антител (Hsu C.W. et al., 2014). K.G. Gwathmey и соавторы (2014) выделяют даже при артрите «васкулитную периферическую нейропатию» со смешанными (сенсорно-моторными) расстройствами, ишемизацией нервов и разрушением их кровеносных сосудов.
Отдельно остановимся на синдроме Гийена — Барре при ПНП, который обычно значительно ухудшает течение воспалительных заболеваний суставов (Mulhearn B., Bruce I.N., 2015; van Leeuwen N. et al., 2016). Отметим, что с увеличением возраста больных артритом частота нейропатии Гийена — Барре возрастает (Peric S. et al., 2016). Известно возникновение синдрома Гийена — Барре при РА, ПА и АС на фоне лечения противоцитокиновыми препаратами, в частности ингибиторами фактора некроза опухоли-α (Turatti M. et al., 2010). Необходимо подчеркнуть, что сам синдром Гийена — Барре может осложняться суставной патологией в виде развития «нейрогенного остеоартрита» (Abid H. et al., 2015).
Как свидетельствует выполненный дисперсионный анализ, при всех заболеваниях на развитие такого варианта поражения нервной системы оказывает влияние наличие у больных тендовагинита. Кроме того, у больных РА синдром Гийена — Барре тесно связан с показателем DAS28, в случаях РеА — с IL, ПА — с рентгенологической стадией суставного процесса, АС — с длительностью заболевания. Развитие нейропатии Гийена — Барре при РА зависит от наличия дигитального артериита, гипофункции щитовидной железы и синдрома Шегрена, при РеА — от нефропатии (пиелонефрит, тубулоинтерстициальный нефрит, мезангиопролиферативный гломерулонефрит) и нарушений электрической проводимости сердца (синдром укороченного интервала Р–Q, синоатриальные, атриовентрикулярные и блокады ножек пучка Гиса), при ПА — от экссудативной формы кожного псориаза, при АС — от офтальмопатии (увеит, склерит, кератит) и системного остеопороза.
При РА, РеА, ПА и АС развитие синдрома Гийена — Барре зависит от показателя в крови Аnti-ССР. Кроме того, у больных РА существует дисперсионная связь такой нейропатии с уровнем RF, в случаях РеА — с SR, ПА — с эндотелином-1, VEGF, SV и SE, АС — с CRP.
Корреляционно-регрессионные связи NSI с Аnti-ССР у больных артритом без синдрома Гийена — Барре и с таковым представлены на рис. 4. Оказалось, что при отсутствии этой патологии периферической нервной системы достоверные соотношения отсутствуют, тогда как с нейропатией Гийена — Барре подобная прямая зависимость существует. Как свидетельствует многофакторный дисперсионный анализ Уилкоксона — Рао, синдром Гийена — Барре при воспалительных болезнях суставов оказывает влияние на интегральные клинические и электронейромиографические признаки ПНП. Выявлены различия трехмерных интегральных показателей поражений суставов (DAS28 + IL + API) у больных с ПНП без и с синдромом Гийена — Барре. Как демонстрирует ANOVA, такая нейропатия у больных РА оказывает воздействие на развитие гиперестезии, судорог, симптома «беспокойных ног» и параметры амплитуды действия нерва, при АС — только на симптом «беспокойных ног», при РеА — на сосудистый вегетативный компонент ПНП, распространенность ее по конечностям и скорость проведения импульса, при ПА — на формирование негативных сенсорных расстройств.
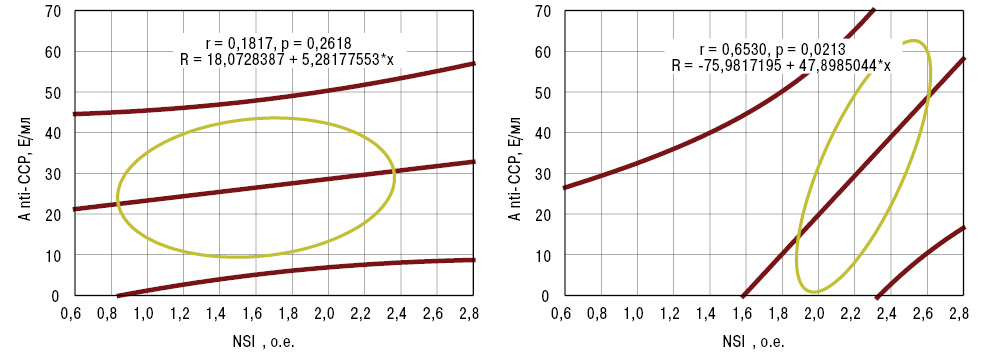
С учетом анализа полученных данных исследования сделаны заключения, имеющие практическую направленность: 1) у больных РА прогнознегативными критериями течения ПНП являются показатели IL >200 у.е. и DAS28 >5 o.e., в случаях РеА — API >1 о.е., ПА — VEGF >150 пг/мл (>M+SD соответствующих групп больных); 2) серопозитивность артрита по Аnti-ССР (>17 МЕ/мл) является фактором риска синдрома Гийена — Барре.
Выводы
Частота развития ПНП при РА<РеА<ПА<АС, тогда как ее степень тяжести у больных ПА<РеА<РА<АС, причем всех воспалительных заболеваний суставов, объединяет примерно однотипное соотношение моторных, сенсорных и смешанных расстройств, трофических, висцеральных и сосудистых вегетативных изменений, связь с мужским полом, активностью артрита и наличием тендовагинита, участие в патогенетических построениях поражений нервной системы иммунных нарушений, эндотелиальной дисфункции сосудов и изменений физико-химических реологических вязкоэластичных свойств крови, а РеА и ПА отличаются частотой дистальной патологии рук и ног, АС — возникновением туннельного синдрома. РА свойственно влияние на ПНП дигитального артериита, миозита, офтальмопатии и синдрома Шегрена, РеА — сакроилеита, ПА — экссудативной формы кожного псориаза, АС — патологии глаз, причем факторами риска тяжелого течения нейропатии в случаях РА считается вовлечение в процесс локтевых суставов, РеА — межпозвонковых и дугоотростчатых сочленений, ПА — лучезапястных, АС — крестцово-подвздошных. Синдром Гийена — Барре развивается соответственно у 3; 4; 5 и 9% общего числа больных РА, ПА, РеА и АС или в 24; 17; 26 и 27% случаев ПНП, что тесно связано с наличием при всех воспалительных заболеваниях суставов тендовагинита и с тяжестью течения суставного синдрома, причем серопозитивность артрита по Аnti-ССР является фактором риска такого поражения периферической нервной системы.
Список использованной литературы
- Abid H., El Idrissi M., Shimi M. et al. (2015) Neurogenic para-osteo-arthritis in Guillain — Barre syndrome: rare complication (about a case and review of the literature). Pan. Afr. Med. J., 13(20): 245–255.
- Androudi S., Dastiridou A., Symeonidis C. et al. (2015) Psychiatr. Hung., 30(4): 409–417.
- Bhattacharyya S., Helfgott S.M. (2014) Neurologic complications of systemic lupus erythematosus, sjögren syndrome, and rheumatoid arthritis. Semin. Neurol., 34(4): 425–436.
- Catanoso M., Pipitone N., Salvarani C. (2012) Epidemiology of psoriatic arthritis. Reumatismo, 64(2): 66–70.
- Cazzola M., Atzeni F., Boccassini L. et al. (2014) Physiopathology of pain in rheumatology. Reumatismo, 66(1): 4–13.
- Chan C.C., Inrig T., Molloy C.B. et al. (2012) Prevalence of inflammatory back pain in a cohort of patients with anterior uveitis. Am. J. Ophthalmol., 153(6): 1025–1030.
- Egeberg A. (2016) Psoriasis and comorbidities: Epidemiological studies. Dan. Med. J., 63(2): 162–169.
- Gowdie P.J., Tse S.M. (2012) Juvenile idiopathic arthritis. Pediatr. Clin. North Am., 59(2): 301–327.
- Gwathmey K.G., Burns T.M., Collins M.P. et al. (2014) Vasculitic neuropathies. Lancet Neurol., 13(1): 67–82.
- Hsu C.W., Su Y.J., Chang W.N. et al. (2014) The association between serological biomarkers and primary Sjogren’s syndrome associated with peripheral polyneuropathy. Biomed. Res. Int., 20(14): 902492.
- Jochmann E., Boettger M.K., Anand P. et al. (2015) Antigen-induced arthritis in rats is associated with increased growth-associated protein 43-positive intraepidermal nerve fibres remote from the joint. Arthritis Res. Ther., 26(17): 299–308.
- Koike H., Watanabe H., Sobue G. (2013) The spectrum of immune-mediated autonomic neuropathies: insights from the clinicopathological features. J. Neurol. Neurosurg. Psychiatry., 84(1): 98–106.
- Lebwohl M.G., Kavanaugh A., Armstrong A.W. et al. (2016) US perspectives in the management of psoriasis and psoriatic arthritis: patient and physician results from the population-based multinational assessment of psoriasis and psoriatic arthritis (MAPP) survey. Am. J. Clin. Dermatol., 17(1): 87–97.
- Magid-Bernstein J., Al-Mufti F., Merkler A.E. et al. (2016) Unexpected rapid improvement and neurogenic stunned myocardium in a patient with acute motor axonal neuropathy: A case report and literature review. J. Clin. Neuromuscul. Dis., 17(3): 135–141.
- Mulhearn B., Bruce I.N. (2015) Indications for IVIG in rheumatic diseases. Rheumatology, 54(3): 383–391.
- Naito M., Nakamura I., Ito K. (2014) Simultaneous bilateral posterior interosseous nerve palsy caused by rheumatoid synovitis of the elbows. Mod. Rheumatol., 24(6): 1005–1010.
- Nouh A., Carbunar O., Ruland S. (2014) Neurology of rheumatologic disorders. Curr. Neurol. Neurosci. Rep., 14(7): 456–466.
- Oomatia A., Fang H., Petri M. et al. (2014) Peripheral neuropathies in systemic lupus erythematosus: clinical features, disease associations, and immunologic characteristics evaluated over a twenty-five-year study period. Arthritis Rheumatol., 66(4): 1000–1009.
- Ozkul A., Yilmaz A., Akyol A. et al. (2015) Cerebral vasculitis as a major manifestation of rheumatoid arthritis. Acta Clin. Belg., 70(5): 359–363.
- Peric S., Berisavac I., Stojiljkovic O. et al. (2016) Guillain-Barré syndrome in elderly. J. Peripher. Nerv. Syst., 16(2): 173–178.
- Rosenbaum J.T., Russell A.S., Guenther L.C. et al. (2011) The influence of uveitis on patients with immune-mediated inflammatory disease. J. Rheumatol. Suppl., 88: 26–30.
- Sampaio-Barros P.D. (2011) Epidemiology of spondyloarthritis in Brazil. Am. J. Med. Sci., 341(4): 287–288.
- Sonnino S., Chiricozzi E., Ciampa M.G. et al. (2016) Serum antibodies to glycans in peripheral neuropathies. Mol. Neurobiol., 11(2): 183–189.
- Syngle A., Verma I., Krishan P. et al. (2015) Disease-modifying anti-rheumatic drugs improve autonomic neuropathy in arthritis: DIANA study. Clin. Rheumatol., 34(7): 1233–1241.
- Turatti M., Tamburin S., Idone D. et al. (2010) Guillain — Barré syndrome after short-course efalizumab treatment. J. Neurol., 257(8): 1404–1405.
- Ubogu E.E. (2015) Inflammatory neuropathies: pathology, molecular markers and targets for specific therapeutic intervention. Acta Neuropathol., 130(4): 445–468.
- van Leeuwen N., Lingsma H.F., Vanrolleghem A.M. et al. (2016) Hospital admissions, transfers and costs of Guillain — Barré syndrome. PLoS One., 11(2): 0143837.
- Xin N., Namaka M.P., Dou C. et al. (2015) Exploring the role of interleukin-22 in neurological and autoimmune disorders. Int. Immunopharmacol., 28(2): 1076–1083.
- Zhang D.Q., Wang R., Li T. et al. (2016) Reduced soluble RAGE is associated with disease severity of axonal Guillain — Barré syndrome. Sci. Rep., 23(6): 21890.
Адрес для переписки:
Синяченко Олег Владимирович
84404, Донецкая обл.,
Красный Лиман, ул. Кирова, 27
Донецкий национальный медицинский
университет им. Максима Горького,
кафедра внутренней медицины № 1
Е-mail: synyachenko@ukr.net

Leave a comment