«Костно-суставная» форма рака легкого
Синяченко О.В.1, Думанский Ю.В.1, Столярова О.Ю.2, Степко П.А.1, Егудина Е.Д.3
- 1Донецкий национальный медицинский университет им. Максима Горького, Красный Лиман
- 2Национальный институт рака, Киев
- 3Государственная медицинская академия, Днепропетровск
Резюме. Изучали частоту метастатического поражения различных отделов позвоночника, периферических костей и суставов, связь с клиническими признаками рака легкого (РЛ) (локализация, форма, гистологический вариант, степень дифференциации, стадийность, характер внекостного метастазирования), оценку зависимости от сопутствующих заболеваний, влияние на осложнения лучевой и химиотерапии, а также на выживаемость больных. Под наблюдением находился 1071 больной РЛ в возрасте 24–86 лет. Никто из обследованных по поводу основного заболевания ранее не оперирован, а после установления диагноза все пациенты получали лучевую терапию, 73% из них — комбинированную радиохимиотерапию. Метастатическое поражение скелета отмечали у 22% больных РЛ, среди которых соотношение изменений позвоночника, периферических костей и суставов составляет 2:2:1, а еще у 3% из них отмечается прорастание опухоли в ребра, на что в целом оказывают воздействие локализация рака (преимущественно в верхней доли), его форма (преимущественно периферическая) и гистологический вариант (преимущественно аденокарцинома), что связано с другими клиническими проявлениями заболевания (наличием компрессионного синдрома и прорастанием опухоли в трахею, с одной стороны, метастазированием в позвоночник, подвздошную кость и челюсти — с другой), с уровнем в крови остеоассоциированных маркеров, коррелирует с числом отдаленных метастазов в лимфатических узлах и органах, зависит от сопутствующей патологии, влияет на характер осложнений радиохимиотерапии и отдельных противоопухолевых препаратов. «Костно-суставная форма» РЛ отличается большей степенью тяжести течения заболевания, определяет выживаемость больных, требует коррекции медикаментозной химиотерапии.
Введение
По прогнозам к 2030 г. в течение года на планете от рака будут умирать до 12 млн людей (Page B.R. et al., 2014). В структуре онкологической заболеваемости первое место занимает рак легкого (РЛ) (Kukulj S. et al., 2014; Ceniceros L. et al., 2015; Grądalska-Lampart M. et al., 2015), ежегодная смертность от которого повышается среди мужчин на 6%, среди женщин — на 16% (Qu H.M. et al., 2015).
В настоящее время актуальность проблемы РЛ стала приобретать особую значимость в контексте учащения случаев метастазирования опухолевого процесса в скелет, что существенно ухудшило общие показатели выживаемости больных (Deberne M. et al., 2014). Эту так называемую костно-суставную форму РЛ отмечают в 30–40% случаев заболевания (Chaari A. et al., 2015; Ulas A. et al., 2015). У каждого третьего-четвертого такого больного констатируется одновременное поражение метастатическим опухолевым процессом разных регионов скелета (Da Silva G.T. et al., 2015). При этом существует мнение, что самым агрессивным гистологическим вариантом опухоли в отношении развития костного метастазирования является мелкоклеточный РЛ (Meder L. et al., 2015). Вместе с тем, как установлено M. Hu и соавторами (2015), соотношение числа аденокарциномы, плоскоклеточной и крупноклеточной карцином легкого — как причин метастазирования в ребра — составило 7:4:1, и ни в одном случае не отмечено мелкоклеточного РЛ. По данным Y.F. He и соавторов (2015), среди больных РЛ с костными метастазами 72% приходится на лиц с аденокарциномой, остальные 28% — с плоскоклеточной карциномой.
Необходимо отметить, что однолетняя выживаемость больных РЛ без костных метастазов составляет 35–40%, а в случаях метастазирования в скелет — 10–15% (Cetin K. et al., 2014). При этом средняя продолжительность жизни больных РЛ с метастазами в позвоночник обычно не превышает 4 мес (Goodwin C.R. et al., 2015). В целом позвоночный ствол считается наиболее «излюбленной» локализацией костных метастазов при РЛ (Oliveira M.F. et al., 2015), и иногда признаки метастатической спондилопатии являются первым манифестным проявлением заболевания (Nayman A. et al., 2015), а сдавление спинного мозга отмечают у 25–30% таких больных (Silva G.T. et al., 2015). Хорошо известно также при РЛ метастатическое поражение периферических суставов (Avenel G. et al., 2015), протекающее в виде стойкого синовита (Levine H.R. et al., 2013).
Цель и задачи проведенного нами исследования — изучение частоты метастатического поражения различных отделов позвоночника, периферических костей и суставов, связей с клиническими признаками РЛ (локализация, форма, гистологический вариант, степень дифференциации, стадийность, характер внекостного метастазирования и др.), оценка зависимости от сопутствующих заболеваний, влияние на осложнения лучевой терапии (ЛТ) и химиотерапии (ХТ), а также на выживаемость больных.
Объекты и методы исследования
Под наблюдением находился 1071 больной РЛ в возрасте от 24 до 86 лет (в среднем — 59,2±0,31 года) — основной объект исследования. Среди этих пациентов — 887 (82,8%) мужчин и 184 (17,2%) женщины. Никто из больных по поводу РЛ ранее не был прооперирован, а после установления диагноза все пациенты получали ЛТ, 73,1% из них — комбинированную радиохимиотерапию. Правосторонняя локализация РЛ констатирована в 59,9% наблюдений, левосторонняя — в 38,9%, двусторонняя — в 1,1%. Поражение верхних долей легких установлено в 27,0% случаев, нижних — в 15,3%, верхненижней локализации слева — в 18,7%, средневерхней — в 25,0%, средненижней — в 1,4%, средней доли — в 3,7%. Медиастинальный вариант болезни отмечали у 8,9% больных, у 1,2% мужчин диагностирована верхушечная опухоль Панкоста — Тобиаса. У 78,7% обследованных отмечена центральная форма РЛ, у 21,3% — периферическая. Мелкоклеточный гистологический вариант заболевания выявлен в 17,6% случаев, а немелкоклеточный — в 82,5%, среди которых аденокарцинома констатирована у 38,8% общего числа обследованных и у 47,1% пациентов с немелкоклеточной формой, плоскоклеточная карцинома — соответственно у 33,4 и 40,5%, крупноклеточная карцинома — у 10,2 и 12,3%. IA стадия заболевания установлена у 0,3% пациентов, IB — у 0,6%, IIA — у 1,1%, IIB — у 3,3%, IIIA — у 35,1%, IIIB — у 23,7%, IV — у 36,0%. Средний показатель дифференциации РЛ (GDT) составил 1,19±0,038 балла, интегральной стадийности (ST) — 5,87±0,032 отн. ед., тяжести опухолевого процесса (IWT) — 2,85±0,024 отн. ед. Среди проявлений заболевания у 10,4% больных отмечен экссудативный плеврит, у 7,3% — компрессионный синдром, у 7,0% — прорастание опухоли в трахею, у 2,5% — в ребра, у 2,3% — в грудную стенку, у 2,2% — в пищевод, у 0,8% — в перикард, у 4,0% выявлен обтурационный ателектаз, у 2,9% — сдавление возвратного нерва, у 1,4% — верхней полой вены, а у 22,0% без медиастинальной формы РЛ установлено поражение опухолевым процессом средостения. Среднее число метастазов РЛ в лимфатических узлах составило 1,57±0,030, а в отдаленных органах — 1,36±0,037.
Для диагностики РЛ и его метастазов применяли методы обычной рентгенографии, компьютерной томографии, магнитно-резонансной томографии и сонографии (аппараты «Multix-Compact-Siеmens», Германия, «Somazom-Emotion-6-Siemens», Германия, «Gygoscan-Intera-Philips», Нидерланды, «Envisor-Philips», Нидерланды), эзофагогастроскопии (фиброскоп «Olympus-GIF-Q20», Япония). Иммуноферментным анализом (ридер «PR2100-Sanofi diagnostic pasteur», Франция) изучали в сыворотке крови остеоассоциированные показатели — концентрации остеопонтина (ОР), остеокальцина (ОС), трансформирующего фактора роста (TGFb1), сосудистого эндотелиального фактора роста (VEGF) и фибронектина (FN). Содержание реального кальция (Са) в крови определяли с помощью атомно-эмиссионного спектрометра с индуктивно связанной аргоновой плазмой «IRIS Intepid-II-XDL» (Великобритания), а используя биохимический анализатор «Olympus-AU640» (Япония), определяли концентрацию в сыворотке крови альбумина (А) для пересчета содержания Са на его уровень, связанный с этим белком (СаА), по формуле:
СаА = Са+0,02 · (46–А).
Статистическую обработку полученных результатов исследований проводили с помощью компьютерного вариационного, непараметрического, корреляционного, регрессионного, одно- (ANOVA) и многофакторного (ANOVA/MANOVA) дисперсионного анализа (программы «Microsoft Excel» и «Statistica-Stat-Soft», США). Оценивали средние значения (M), их стандартные ошибки, стандартные отклонения (SD), коэффициенты корреляции, критерии множественной регрессии, дисперсии, Стьюдента, Уилкоксона — Рао, Макнемара — Фишера и достоверность статистических показателей.
Результаты и их обсуждение
Метастатическое поражение скелета установлено у 234 (21,9%) больных РЛ, которые включены в основную группу обследованных. Среднее количество метастазов в костно-суставном аппарате на одного больного составило 2,1±0,08. Метастазы в позвонках и позвонковых сочленениях выявлены у 13,3% больных РЛ и у 60,7% лиц с «костно-суставной» формой болезни, в периферических костях — соответственно в 14,4 и 65,8% случаев, в периферических суставах — в 6,4 и 29,1%. Шейный отдел позвоночника был вовлечен в патологический процесс в 7,8% наблюдений, грудной — в 46,5%, поясничный — в 16,3%, крестцовый — в 32,4%.
Метастазирование в позвонки и позвонковые суставы определено у 11,1% больных, в ребра — у 7,2%, в подвздошную кость — у 5,0%, в крестец — у 4,0%, в бедренные кости — у 3,6%, в крестцово-подвздошные и тазобедренные суставы — соответственно у 3,1%, в плечевые кости — у 2,4%, в плечевые суставы — у 1,8%, в грудину и лопатки — по 1,2%, в ключицы и лобковую кость — соответственно у 0,9%, в большеберцовые кости — в 0,8%, в кости черепа — у 0,4%, в челюсти и локтевые суставы — соответственно у 0,3%, в коленные и голеностопные суставы — у 0,2%. У 2,5% больных РЛ первичная опухоль прорастала в ребра (это были мужчины, у 10 из 11 человек с верхушечным раком Панкоста — Тобиаса). Частота метастатического поражения отдельных костей и суставов у мужчин и женщин представлена на рис. 1.
По данным однофакторного дисперсионного анализа, метастатическое поражение костно-суставного аппарата зависит от локализации патологического процесса, формы опухоли, наличия аденокарциномы, плоскоклеточной карциномы и компрессионного синдрома. От формы заболевания (центральная, периферическая) и некоторых гистологических вариантов РЛ (аденокарцинома, плоскоклеточная карцинома) зависит метастазирование в позвоночник, от дифференциации опухолевого процесса и прорастания его в трахею — поражение периферических костей, от локализации РЛ — периферических суставов.
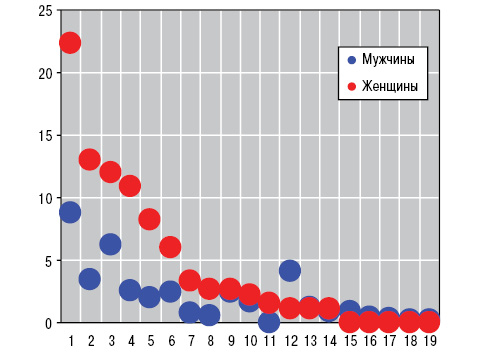
Как свидетельствует анализ непараметрической статистики Макнемара — Фишера, в основной группе больных была достоверно большей (на ¼) частота верхнедолевого РЛ и на ½ — частота периферической формы болезни при поражении позвоночника. Среди всех больных РЛ параметры IWA в основной группе были выше на 30%, а в случаях метастатической спондилопатии — на 25%. По результатам выполненного многофакторного дисперсионного анализа Уилкоксона — Рао, на интегральные клинические проявления РЛ оказывают воздействие метастазы в позвоночнике, челюсти и подвздошной кости, с которыми, как демонстрирует ANOVA, тесно связано прорастание опухоли в трахею.
Существует прямая корреляционная связь количества костных метастазов с числом метастазов в отдаленных органах и лимфатических узлах. Количество метастазов в позвоночнике позитивно соотносится с таковым в паховых лимфоузлах, в брюшной стенке и в печени, метастазирование в периферические кости — с метастазами «легкое в легком», в коже и поджелудочной железе, в периферических суставах — с таким процессом в головном мозгу. В целом от числа костных метастазов прямо зависит количество неблагоприятных признаков течения и осложнений РЛ, о чем свидетельствует анализ множественной регрессии.
Имеет место достоверное дисперсионное влияние некоторых сопутствующих болезней на процессы костно-суставного метастазирования у больных РЛ. Так, на поражение позвоночника оказывают воздействие псориаз и эутиреоидный зоб, на вовлечение в метастатический процесс подвздошной кости — только псориаз, на изменения плечевой кости и плечевого сустава — хроническая обструктивная болезнь легких, на метастазы в челюсти — хронический гастродуоденит и пептические язвы желудка и двенадцатиперстной кишки.
Результаты и их обсуждение
Считается, что метастазирование РЛ в кости связано с экспрессией у больных экзосомных интегринов a6b1 и a6b4 (Hoshino A. et al., 2015). Как известно, метастатические клетки РЛ угнетают в костях формирование остеобластов и способствуют быстрому увеличению остеокластов, что стимулируется различными факторами роста (Yamaguchi S. et al., 2015). Одним их основных продуктов синтетической функции активных остеобластов, вовлеченных в связывание остеокластов на поверхности кости, является сиалопротеин ОР, относящийся к классу матриксно-клеточных белков, участвующих в процессах реконструкции костной ткани (Zhang B. et al., 2014). Этому провоспалительному цитокину, богатому аспарагиновой и глутаминовой кислотами, C. Ostheimer и соавторы (2014) придают особое значение в кальциевом метаболизме у больных РЛ, когда наблюдается повышение в крови уровня СаА, показатели которого возрастают при наличии костных метастазов, а значения гиперкальциемии в таких случаях обратно коррелируют с дальнейшей выживаемостью пациентов (Li X. et al., 2015). Вместе с тем, существует и противоположное мнение, что РЛ свойственна гипокальциемия (Wisinski K.B. et al., 2014), которая является прогностическим фактором наличия в скелете метастазов (Body J.J. et al., 2015). N.B. Bauer и соавторы (2015) в эксперименте на крысах с экспериментальной опухолью легкого показали, что на первых этапах формирования патологического процесса в крови возрастает содержание ОС, тогда как более поздние стадии болезни сопровождаются повышением концентрации ОР.
Помимо нарастания концентраций остеопонтинемии и остеокальцинемии у больных РЛ (Peng B. et al., 2014; Ayan A.K. et al., 2015; Sun B., Zhang Z., 2015), развитие костно-суставных метастазов позволяют прогнозировать параметры в крови TGFb1 (Waning D.L. et al., 2015; Kang Y., 2016), N-телопептида коллагена І типа (Tamiya M. et al., 2015) и VEGF (Lin Q. et al., 2015). VEGF и ОР участвует в процессах ракового ангиогенеза, причем оба эти маркера между собой тесно прямо коррелируют, а одновременное повышение в организме ОР и VEGF относится к факторам неблагоприятного течения РЛ (Lin Q. et al., 2015).
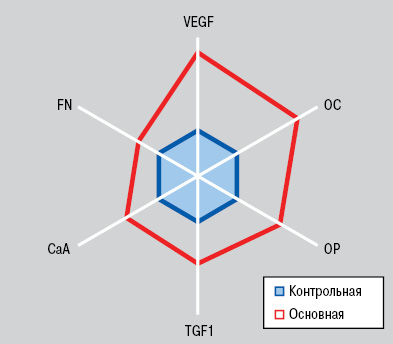
По нашим данным, у больных без метастазов РЛ в скелете уровень СаА в сыворотке крови составил 5,6±1,06 мг/л, ОР — 40,2±0,82 нг/мл, ОС — 13,4±0,55 нг/мл, TGFb1 — 392,5±6,28 нг/мл, VEGF — 394,5±13,41пг/мл, FN — 732,8±6,65 мкг/мл, тогда как все показатели в основной группе были достоверно большими, соответственно на 8; 11;15; 9; 17 и 5%, что отражено на рис. 2. С учетом этих результатов исследования сделано заключение, имеющее определенную практическую направленность: прогнознегативными признаками в отношении развития костных метастазов при РЛ могут быть показатели в крови СаА >65 мг/л, OP >50 нг/мл, OC >20 нг/мл, TGFb1 >520 нг/мл, VEGF >600 пг/мл, FN >800 мкг/мл (>M+SD больных основной группы).
Всем обследованным пациентам с РЛ выполняли ЛТ, у 73,1% из них, кроме того, и ХТ. Средние дозы противоопухолевых препаратов {<М+SD} определяли как минимальные (1 балл), дозы {M+SD÷М+2SD} — как умеренные (2 балла), {M+2SD÷M+3SD} — как высокие (3 балла) и {>M+3SD} — как очень высокие (4 балла). Мощность ЛТ (W) и ХТ (Y) подсчитывали по формуле:
W(Y) = a+b+c+d ,
n
где a, b, c, d — соответственно количество зон облучения или препаратов в 1, 2, 3 и 4 балла, n — общее число зон облучения и общее количество примененных препаратов. Если Y мало отличалась в основной и контрольной группах больных, составляя соответственно 0,42±0,022 и 0,47±0,012 отн. ед., то W у пациентов с костными метастазами была достоверно (на 22%) большей (соответственно 1,39±0,051 и 1,14±0,014 отн. ед.). На выбор изолированной радикальной ЛТ оказывала влияние тяжесть костного метастазирования, а в случаях отдельной паллиативной ЛТ (<60 Гр) и сочетанной с ХТ — отмечена прямая корреляционная связь с числом метастазов в скелете.
В процессе радиохимиотерапии у 23,3% больных контрольной группы и у 23,1% — основной констатированы те или иные осложнения лечения. Следует подчеркнуть, что среднее число побочных негативных действий ЛТ и ХТ на одного больного с костными метастазами было достоверно (на ¼) большим. Как показал дисперсионный анализ, поражение плечевой кости и плечевого сустава оказывает влияние на развитие острого лучевого пневмонита и острого коронарного синдрома, метастатические изменения крестца, подвздошной кости и крестцово-подвздошных сочленений — на возникновение миелодепрессии, бедренной кости и тазобедренных суставов — на формирование острого тубулоинтерстициального нефрита, ребер и ключиц — на появление желудочно-кишечных кровотечений. В основной группе больных на развитие осложнений лечебных мероприятий, помимо W, негативное влияние оказывало применение препаратов платины (цисплатина, нуклеоплата, полиплатиллена), таксанов (доцетаксела, паклитаксела) и камптотецидов (иринотекана, топотекана), а в контрольной группе — только алкилантов (циклофосфамида, ифосфамида, ломустина, декарбазина, темозоломида). По нашему мнению, при РЛ с костными метастазами противоопухолевыми препаратами выбора могут быть применяемые нами подофиллотоксины (этопозид), антиметаболиты (гемцитабин, метотрексат, флуороурацил, пеметрексед), алкалоиды барвинка (винбластин, винкристин, винорелбин), антрациклиновые антибиотики (доксорубицин, эпирубицин, митомицин, блеомицин).
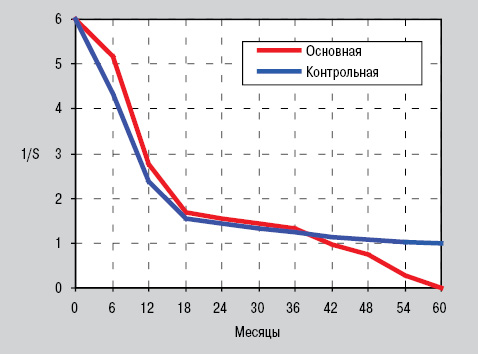
Если в основной группе продолжительность жизни умерших больных от начала лечения составила 8,4±0,48 мес, то при РЛ без скелетных метастазов она была достоверно (в 1,5 раза) большей (12,7±0,53 мес). По результатам ANOVA, костные метастазы оказывали влияние на продолжительность жизни больных РЛ, но при этом сказанное не касалось метастатического поражения позвоночника. Обратные кумулятивные доли выживаемости больных РЛ представлены на рис. 3.
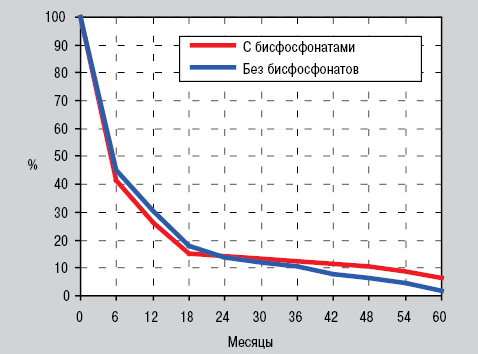
У 25,6% пациентов с «костно-суставной» формой РЛ в комплексном лечении применяли бисфосфонаты — производные золедроновой и клодроновой кислоты. Эти препараты достоверно влияли на продолжительность жизни всех умерших больных с костными метастазами и в подгруппе с метастазами в позвоночник. Как видно из рис. 4, выживаемость больных на фоне лечения золедроновой кислотой начинает повышаться спустя 3 года от начала терапевтических мероприятий. Это при том, что исходные параметры IWA в группе с последующим лечением бисфосфонатами были достоверно выше, соответственно составляя 3,70±0,091 и 3,42±0,047 отн. ед.
В заключение отметим следующее. У больных РЛ даже без костных метастазов наблюдаются нарушения минеральной плотности кости, а распространенность остеопорозных переломов позвонков, по данным клинико-секционных исследований, составляет 30–40% пациентов (Buckens C.F. et al., 2015). Нередко индуцируют развитие остеопороза ХТ РЛ (Rizzoli R. et al., 2013) и ЛТ (Chandra A. et al., 2015), воздействуя на функционирование остеобластов. Имеются данные, что у 15–20% больных РЛ, получавших ЛТ, в среднем спустя 16 мес после радиационного воздействия на грудную клетку возникли остеопорозные переломы ребер без метастазов (Thibault I. et al., 2015). Но это уже тема другого исследования.
Заключение
Таким образом, метастатическое поражение скелета отмечают у 22% больных РЛ, среди которых соотношение изменений позвоночника, периферических костей и суставов составляет 2:2:1, а еще у 3% из них выявляют прорастание опухоли в ребра, на что в целом оказывают воздействие локализация рака (преимущественно в верхней доли), его форма (преимущественно периферическая) и гистологический вариант (преимущественно аденокарцинома), что связано с другими клиническими проявлениями заболевания (наличием компрессионного синдрома и прорастанием опухоли в трахею, с одной стороны, метастазированием в позвоночник, подвздошную кость и челюсти — с другой), с уровнем в крови остеоассоциированных маркеров, коррелирует с числом отдаленных метастазов в лимфатических узлах и органах, зависит от сопутствующей патологии, влияет на характер осложнений радиохимиотерапии и отдельных противоопухолевых препаратов, определяет выживаемость больных.
Список использованной литературы
- Avenel G., Rousseau T., Abramovici-Roels O. et al. (2015) Arthritis due to metastasis. Joint Bone Spine, 82(1): 66–67.
- Ayan A.K., Erdemci B., Orsal E. et al. (2015) Is there any correlation between levels of serum ostepontin, CEA, and FDG uptake in lung cancer patients with bone metastasis? Rev. Esp. Med. Nucl. Imagen Mol., 27(10): 182–188.
- Bauer N.B., Khassawna T.E., Goldmann F. et al. (2015) Characterization of bone turnover and energy metabolism in a rat model of primary and secondary osteoporosis. Exp. Toxicol. Pathol., 67(4): 287–296.
- Body J.J., Bone H.G., de Boer R.H. et al. (2015) Hypocalcaemia in patients with metastatic bone disease treated with denosumab. Eur. J. Cancer, 17(6): 140–148.
- Buckens C.F., van der Graaf Y., Verkooijen H.M. et al. (2015) Osteoporosis markers on low-dose lung cancer screening chest computed tomography scans predict all-cause mortality. Eur. Radiol., 25(1): 132–139.
- Ceniceros L., Aristu J., Castanon E. et al. (2015) Stereotactic body radiotherapy (SBRT) for the treatment of inoperable stage I non-small cell lung cancer patients. Clin. Transl. Oncol., 55(8): 213–219.
- Cetin K., Christiansen C.F., Jacobsen J.B. et al. (2014) Bone metastasis, skeletal-related events, and mortality in lung cancer patients: a Danish population-based cohort study. Lung Cancer, 86(2): 247–254.
- Chaari A., Ben Nasr S., Labidi S. et al. (2015) Metastatic non-small cell lung cancer: a tunisian retrospective study about 100 cases. Tunis Med., 93(5): 294–296.
- Chandra A., Lin T., Zhu J. et al. (2015) PTH1-34 blocks radiation-induced osteoblast apoptosis by enhancing DNA repair through canonical Wnt pathway. J. Biol. Chem., 290(1): 157–167.
- Da Silva G.T., Bergmann A., Thuler L.C. (2015) Skeletal related events in patients with bone metastasis arising from non-small cell lung cancer. Support Care. Cancer, 5(7): 143–149.
- Deberne M., Ropert S., Billemont B. et al. (2014) Inaugural bone metastases in non-small cell lung cancer: a specific prognostic entity? BMC Cancer, 14(10): 416–426.
- Goodwin C.R., Khattab M.H., Sankey E.W. et al. (2015) Factors associated with life expectancy in patients with metastatic spine disease from adenocarcinoma of the lung. Global Spine J., 5(5): 417–424.
- Grаdalska-Lampart M., Karczmarek-Borowska B., Radziszewska A.U. (2015) Lung cancer in Podkarpackie region in the years 2002–2011. Pneumonol. Alergol. Pol., 83(2): 109–119.
- He Y.F., Luo H.Q., Wang W. et al. (2015) Clinical features and prognosis-associated factors of non-small cell lung cancer exhibiting symptoms of bone metastasis at the time of diagnosis. Oncol. Lett., 9(6): 2706–2712.
- Hoshino A., Costa-Silva B., Shen T.L. et al. (2015) Tumour exosome integrins determine organotropic metastasis. Nature, 527(7578): 329–335.
- Hu M., Zhi X., Zhang J. (2015) Radiofrequency ablation (RFA) for palliative treatment of painful non-small cell lung cancer (NSCLC) rib metastasis: Experience in 12 patients. Thorac Cancer, 6(6): 761–764.
- Kang Y. (2016) Imaging TGFβ signaling in mouse models of cancer metastasis. Methods Mol. Biol., 1344: 219–232.
- Kukulj S., Popovic F., Budimir B. et al. (2014) Smoking behaviors and lung cancer epidemiology: a cohort study. Psychiatr. Danub., 26(3): 485–489.
- Levine H.R., Tingle E., Carter B. et al. (2013) Synovial metastasis from lung cancer. Proc. Bayl. Univ. Med. Cent., 26(1): 25–27.
- Li X., Bie Z., Zhang Z. et al. (2015) Clinical analysis of 64 patients with lung-cancer-associated hypercalcemia. J. Cancer Res. Ther., 11(Suppl.): 275–279.
- Lin Q., Guo L., Lin G. et al. (2015) Clinical and prognostic significance of OPN and VEGF expression in patients with non-small-cell lung cancer. Cancer. Epidemiol., 39(4): 539–544.
- Meder L., König K., Fassunke J. et al. (2015) Implementing amplicon-based next generation sequencing in the diagnosis of small cell lung carcinoma metastases. Exp. Mol. Pathol., 99(3): 682–686.
- Nayman A., Özbek S., Temizöz O. et al. (2015) Spinal intramedullary metastasis as the first manifestation of lung cancer. Spine J., 15(10): 9–10.
- Oliveira M.F., Rotta J.M., Botelho R.V. (2015) Survival analysis in patients with metastatic spinal disease: the influence of surgery, histology, clinical and neurologic status. Arq. Neuropsiquiatr., 73(4): 330–335.
- Ostheimer C., Bache M., Güttler A. et al. (2014) A pilot study on potential plasma hypoxia markers in the radiotherapy of non-small cell lung cancer. Osteopontin, carbonic anhydrase IX and vascular endothelial growth factor. Strahlenther Onkol., 190(3): 276–282.
- Page B.R., Hudson A.D., Brown D.W. et al. (2014) Cobalt, linac, or other: what is the best solution for radiation therapy in developing countries? Int. J. Radiat. Oncol. Biol. Phys., 89(3): 476–480.
- Peng B., Wang Y.H., Huang Z. et al. (2014) Prognostic significance of osteopontin in patients with lung cancer: a meta-analysis. Int. J. Clin. Exp. Med., 7(12): 4616–4626.
- Qu H.M., Bai Y.N., Cheng N. et al. (2015) Trend analysis of cancer mortality in the jinchang cohort, China, 2001–2010. Biomed. Environ. Sci., 28(5): 364–369.
- Rizzoli R., Body J.J., Brandi M.L. et al. (2013) Cancer-associated bone disease. Osteoporos. Int., 24(12): 2929–2953.
- Silva G.T., Bergmann A., Thuler L.C. (2015) Incidence, associated factors, and survival in metastatic spinal cord compression secondary to lung cancer. Spine J., 15(6): 1263–1269.
- Sun B., Zhang Z. (2015) Advances in research of osteopontion and its receptor CD44v in tumor invasion and metastasis. Zhongguo Fei Ai Za Zhi, 18(11): 714–717.
- Tamiya M., Tokunaga S., Okada H. et al. (2015) Evaluation of bone metastasis using serial measurements of serum N-telopeptides of type i collagen in patients with lung cancer: a prospective study. Anticancer Res., 35(7): 3987–3993.
- Thibault I., Chiang A., Erler D. et al. (2015) Predictors of chest wall toxicity after lung stereotactic ablative radiotherapy. Clin. Oncol. (R. Coll. Radiol.), 27(6): 191–198.
- Ulas A., Bilici A., Durnali A. et al. (2015) Risk factors for skeletal-related events (SREs) and factors affecting SRE-free survival for nonsmall cell lung cancer patients with bone metastases. Tumour Biol., 15(8): 161–166.
- Waning D.L., Mohammad K.S., Reiken S. et al. (2015) Excess TGF-β mediates muscle weakness associated with bone metastases in mice. Nat. Med., 21(11): 1262–1271.
- Wisinski K.B., Ledesma W.M., Kolesar J. et al. (2014) A phase I study to determine the maximum tolerated dose and safety of oral LR-103 (1α,24(S)Dihydroxyvitamin D2) in patients with advanced cancer. J. Oncol. Pharm. Pract., 11(1): 125–132.
- Yamaguchi S., Kageyama S., Miura K. et al. (2015) Pharmacological treatment for bone metastasis. Gan To Kagaku Ryoho, 42(11): 1342–1345.
- Zhang B., Dai J., Wang H. et al. (2014) Anti-osteopontin monoclonal antibody prevents ovariectomy-induced osteoporosis in mice by promotion of osteoclast apoptosis. Biochem. Biophys. Res. Commun., 452(3): 795–800.
«КІСТКОВО-СУГЛОБОВА» ФОРМА
РАКУ ЛЕГЕНІ
Резюме. Вивчали частоту метастатичного ураження різних відділів хребта, периферичних кісток і суглобів, зв’язок із клінічними ознаками раку легені (РЛ) (локалізація, форма, гістологічний варіант, ступінь диференціації, стадійність, характер позакісткового метастазування), оцінку залежно від супутніх захворювань, вплив на ускладнення променевої та хіміотерапії, а також на виживаність хворих. Під наглядом перебував 1071 хворий на РЛ віком 24–86 років. Ніхто з обстежених із приводу основного захворювання раніше не оперований, а після встановлення діагнозу всі пацієнти отримували променеву терапію, 73% з них — комбіновану радіохіміотерапію. Метастатичне ураження скелета відзначали у 22% хворих на РЛ, серед яких співвідношення змін хребта, периферичних кісток і суглобів становить 2:2:1, а ще у 3% з них відзначається проростання пухлини в ребра, на що впливають локалізація раку (переважно у верхній частці), його форма (переважно периферична) і гістологічний варіант (переважно аденокарцинома), що пов’язано з іншими клінічними проявами захворювання (наявністю компресійного синдрому та проростанням пухлини в трахею, з одного боку, метастазуванням у хребет, клубову кістку і щелепи — з іншого), з рівнем у крові остеоасоційованих маркерів, корелює з кількістю віддалених метастазів у лімфатичних вузлах та органах, залежить від супутньої патології, впливає на характер ускладнень радіохіміотерапії та окремих протипухлинних препаратів. «Кістково-суглобова форма» РЛ відрізняється вищим ступенем тяжкості перебігу захворювання, визначає виживаність хворих, потребує корекції медикаментозної хіміотерапії.
рак, легеня, метастази, кістки.
Адрес для переписки:
Синяченко Олег Владимирович
84404, Донецкая область,
Красный Лиман, ул. Кирова, 27
Донецкий национальный медицинский
университет им. Максима Горького,
кафедра внутренней медицины № 1
Е-mail: synyachenko@ukr.net

Leave a comment