ВПЛИВ МЕЛАТОНІНУ НА ВИРАЖЕНІСТЬ БОЛЬОВОГО СИНДРОМУ І ПСИХОЕМОЦІЙНИХ ПОРУШЕНЬ У ХВОРИХ НА ПСОРІАТИЧНИЙ АРТРИТ
Резюме. Мета дослідження — вивчення якості життя, змін психоемоційного статусу та оцінка впливу комплексного лікування із застосуванням мелатоніну на динаміку виявлених порушень і вираженість больового синдрому у хворих на псоріатичний артрит. У 43 хворих на псоріатичний артрит зі змінами у психосоматичному статусі досліджували якість життя за опитувальником SF-36, рівень реактивної та особистісної тривожності, вираженість депресивних розладів, характер і частоту порушень сну, оцінювали показники активності суглобового синдрому. На тлі комплексної терапії псоріатичного артриту із застосуванням мелатоніну виявлено більш значне, ніж у пацієнтів, які не отримували цього препарату, зниження інтенсивності больових відчуттів, тривалості ранкової скутості, числа болісних і набряклих суглобів, а також поліпшення параметрів фізичного компоненту здоров’я, зниження рівня депресивних і психовегетативних розладів.
Цель исследования — изучение качества жизни, изменений психоэмоционального статуса и оценка влияния комплексного лечения с применением мелатонина на динамику выявленных нарушений и выраженность болевого синдрома у больных псориатическим артритом. У 43 больных псориатическим артритом с изменениями в психосоматическом статусе исследовали качество жизни по опроснику SF-36, уровень реактивной и личностной тревожности, выраженность депрессивных расстройств, характер и частоту нарушений сна, оценивали показатели активности суставного синдрома. На фоне комплексной терапии псориатического артрита с применением мелатонина выявлено более значительное, чем у пациентов, не получавших данный препарат, снижение интенсивности болевых ощущений, длительности утренней скованности, числа болезненных и припухших суставов, а также улучшение параметров физического компонента здоровья, снижение уровня депрессивных и психовегетативных расстройств.
ВВЕДЕНИЕ
Хронический болевой синдром и воспаление, характерные для большинства ревматологических заболеваний (в частности для псориатического артрита (ПА)), являются основным симптомокомплексом, влияющим на качество жизни (КЖ) пациентов (Лысенко Г.И., Ткаченко В.И., 2007; Gladman D.D. et al., 2005). КЖ — интегральная характеристика физического, эмоционального и социального функционирования больного, основанная на его субъективном восприятии (Новик А.А., Ионова Т.И., 2002).
По данным ряда исследований хронический болевой синдром способствует не только ухудшению физического компонента КЖ больных ревматологического профиля, но также и формированию у них психоэмоциональных расстройств, которые проявляются такими клиническими симптомами, как тревога, депрессия, апатия, усталость, повышенная возбудимость, нарушения сна, раздражительность (Шухов В.С., 2004; Waheed A. et al., 2006; Белялов Ф.И., 2010). Достаточно часто эти клинические признаки способствуют усилению болевого синдрома, усугублению признаков психосоциальной дезадаптации и уменьшают эффективность терапии основного заболевания.
В исследованиях последних лет показано, что применение препаратов адъювантного действия в комплексной терапии ревматологических заболеваний способствует усилению анальгетического эффекта противовоспалительных препаратов, регуляции местных клеточных и тканевых функций (Свінціцький А.С., 2008). Одним из препаратов, потенцирующих эффективность болезнь-модифицирующей терапии и, как следствие, способных уменьшать выраженность воспаления, является мелатонин (Арушанян Э.Б., Бейер Э.В., 2002; Каратеев А.Е. и соавт., 2004; Forrest C.M., Mackay G.M. et al., 2007). Этот его эффект обусловлен способностью экзогенного мелатонина (по механизму обратной связи) способствовать снижению синтеза эндогенного мелатонина и тем самым усиливать выработку и смещать по времени пик поступления в кровь гормонов, регулирующих развитие воспалительного процесса в утренние часы, в частности кортизола (Броше Е.А. и соавт., 2007). Способность мелатонина уменьшать активность тонуса симпатической нервной системы и гипофизарно-надпочечниковой системы обеспечивает его противострессорные свойства, что позволяет использовать его не только для коррекции нарушений сна, но и для уменьшения психоэмоциональных проявлений хронического болевого синдрома.
Цель и задачи данной работы — изучение КЖ, изменений психоэмоционального статуса и оценка влияния комплексного лечения с применением мелатонина на динамику выявленных нарушений и выраженность болевого синдрома у больных ПА.
ОБЪЕКТ И МЕТОДЫ ИССЛЕДОВАНИЯ
При проведении исследования психоэмоционального состояния путем анкетирования по шкале самооценки тревоги Спилбергера и шкале депрессии Гамильтона (ШДГ) у 43 (56,8%) из обследованных 76 больных ПА выявлены изменения в статусе, свидетельствующие о нарушениях психического равновесия. В дальнейшем в исследование были включены все эти пациенты — 43 больных (15 мужчин и 28 женщин) в возрасте 27–57 лет (средний возраст — 44,5±1,7 года), средней длительностью псориаза — 16,6±1,0 года, давностью ПА — 9,3±0,6 года с выявленными нарушениями в психоэмоциональном статусе. Диагноз ПА устанавливали в соответствии с критериями CASPAR 2006 (Taylor W. et al., 2006). У большинства (74,4%) больных установлен полиартритический вариант суставного синдрома. В 16 случаях наблюдалась I степень активности воспалительного процесса (37,2%), в 22 (51,2%) — II, в 5 (11,6%) — III. I рентгенологическая стадия заболевания установлена в 18,6% случаев, II и III — соответственно в 62,8 и 18,6% случаев. Стационарная стадия псориаза выявлена у 60,5% пациентов; у большинства — в 32 случаях — псориаз имел характер вульгарного (очаговый и распространенный), в остальных случаях установлены экссудативные и атипичные формы.
Критерии включения в исследование: число болезненных суставов (ЧБС) ≥3; стабильная доза базисных препаратов на протяжении не менее 6 мес; в случае приема нестероидных противовоспалительных препаратов (НПВП) — стабильная доза препарата в течение 1 мес до начала исследования.
При обследовании пациентов оценивали ЧБС и припухших суставов (ЧПС), регистрировали оценку больным и врачом состояния здоровья пациента (СЗП) по 100-милиметровой визуальной аналоговой шкале (ВАШ), выраженность утренней скованности и болевого синдрома по ВАШ (пациент), длительность утренней скованности (мин); определяли СОЭ и уровень СРБ в сыворотке крови.
КЖ пациентов оценивали по опроснику Medical Outcomes Study Short Form (SF-36), отражающему 8 концепций (шкал) здоровья: физическую работоспособность (Physical Functioning — PF), влияние физического состояния на повседневную деятельность (Role-Physical Functioning — RP), интенсивность боли (Bodily pain — BP), общее состояние здоровья (General Health — GH), жизненную активность (Vitality — VT), социальное функционирование (Social Functioning — SF), ролевое функционирование, обусловленное эмоциональным состоянием (Role-Emotional — RE), психическое здоровье (Mental Health — MH). В целом анкетирование по SF-36 позволяет оценить два компонента здоровья: физический (Physical health — PH) и психологический (Mental Health — MH). Результаты каждой из 8 шкал выражают в баллах от 0 до 100. При этом, чем выше значение показателя, тем лучше состояние по избранной шкале (Ware J.E., 2000; Новик А.А., Ионова Т.И., 2002).
При оценке по шкале тревоги Спилбергера (Spielberger C.D., 1970) пациентов с изначальным уровнем реактивной (РТ) или личностной тревожности (ЛТ) <30 баллов (низкая тревожность) не включали в исследование; уровень от 30 до 45 баллов считали умеренным, >45 — высоким. В соответствии с ШДГ результат 16–18 баллов у пациентов молодого возраста и 18–20 — у пожилого свидетельствовал о наличии непсихотического депрессивного состояния, а >18–20 баллов — о возможной психотической депрессии (Hamilton M., 1969).
Эффективность комбинированной терапии, проводимой с применением препарата мелатонина, оценивали по всем исследуемым параметрам после окончания периода наблюдения, который составил 3 нед.
Статистический анализ полученных данных был выполнен при помощи компьютерного пакета программ Statistica (StatSoft Inc., США, версия 6.0).
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Проведенное на момент начала исследования анкетирование по опроснику SF-36 выявило значительное снижение не только показателей физического здоровья, но и психологического. Выявлено, что наиболее низким из психологического статуса был показатель VT — 26,6±2,36 балла, который свидетельствует об утомлении пациента, снижении жизненной активности. Все исследуемые показатели были значительно ниже, чем у здоровых лиц (n=30), вошедших в группу сравнения (рисунок). В целом результирующий показатель физического компонента здоровья РН у больных ПА был достоверно (р<0,001) ниже, чем в группе здоровых — соответственно 29,1±0,65 и 48,52±1,2 балла. Также выявлены достоверные различия (р<0,001) в интегрирующем показателе, отражающем состояние психологического здоровья (МН) — 36,5±1,24 и 52,5±1,97 балла соответственно.
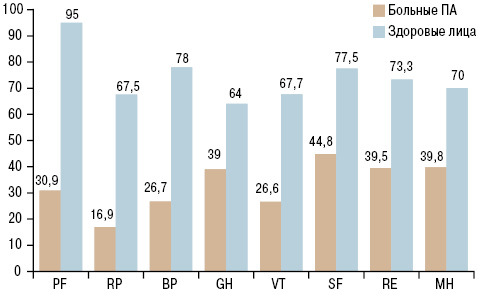
Рисунок. Показатели КЖ (опросник SF-36) у больных ПА и группы сравнения
Умеренный уровень РТ выявлен у 19 пациентов, высокий — у 13, в остальных случаях РТ оставалась в пределах допустимых значений. Однако ЛТ у всех обследуемых была изначально выше нормы: у 24 пациентов повышена умеренно, а у 19 — до высокого уровня. Проведение тестирования по ШДГ установило повышение среднего показателя в группе исследуемых больных до 17,4±0,9 балла, что было достоверно выше (р<0,001), чем в группе сравнения — 6,45±0,89 балла. При этом признаки непсихотического варианта депрессии отмечали в 8 случаях, а психотического депрессивного состояния — в 15 наблюдениях, что в целом составило 53,5% пациентов с выявленными признаками депрессии.
Полученные результаты подтверждают влияние хронического заболевания с выраженной степенью активности, длительностью ПА >9 лет на снижение интегральных показателей КЖ, рост реактивной и личностной тревожности, нарастание признаков депрессивного расстройства и свидетельствуют о необходимости дополнительной коррекции выявленных нарушений.
Учитывая цель исследования, все пациенты методом случайной выборки были распределены на две группы: 1-я группа — 22 больных, которые на протяжении периода наблюдения помимо базисной терапии (метотрексат в дозе 10–15 мг/нед, НПВП, доза которых соответствовала 100–150 мг диклофенака в сутки, местной терапии псориаза), получали препарат мелатонина в дозе 3 мг/сут на ночь за 30 мин до сна; 2-я группа — 21 пациент, пролеченный по той же схеме, но без приема мелатонина. Эффективность лечения оценивали по динамике всех исследуемых показателей.
У всех обследованных пациентов на момент начала исследования регистрировали расстройства сна различного характера и степени выраженности. Так, уменьшение продолжительности сна наблюдалось у 68,2% пациентов 1-й группы и 66,7% — 2-й группы, а увеличение времени засыпания зарегистрировано практически во всех случаях — в 90,9% наблюдений в 1-й и 95,2% во 2-й группе. Ощущение неудовлетворенности ночным сном вследствие частых ночных пробуждений выявлено у 63,6% пациентов 1-й и 66,7% — больных 2-й группы; ощущение усталости утром после пробуждения зарегистрировано у 77,3 и 71,4% обследованных соответственно.
На фоне проведенной терапии пациенты 1-й группы отмечали снижение частоты и выраженности расстройств сна: уменьшение продолжительности сна сохранялось лишь у 22,7% больных (χ=9,48; р=0,0021); увеличенное время засыпания — у 40,9% (χ=4,65; р=0,031); ощущение неудовлетворенности сном снизилось до 27,3% (χ=8,0; р=0,0046), а утренняя усталость — до 31,8% (χ=6,8; р=0,009). Во 2-й группе достоверной положительной динамики по исследуемым показателям не зарегистрировано. Отмечалось лишь незначительное уменьшение ощущения неудовлетворенности ночным сном (χ=2,53; р=0,11) и ощущения утренней усталости после пробуждения (χ=2,53; р=0,11), которые оставались у 52,4% пациентов 2-й группы.
В табл. 1 представлены результаты исследуемых показателей болевого синдрома и лабораторной активности, полученные в обеих группах больных до и после проводимой терапии.
| Показатель | Группа | До терапии | После терапии | W, p |
|---|---|---|---|---|
| ЧБС | 1-я | 6,6±0,72 | 5,6±0,71 | 2,66; 0,0079 |
| 2-я | 6,8±0,54 | 6,14±0,42 | 2,48; 0,013 | |
| ЧПС | 1-я | 3,4±0,5 | 2,64±0,39 | 3,06; 0,0022 |
| 2-я | 3,5±0,4 | 3,0±0,33 | 2,4; 0,017 | |
| Боль в суставах по ВАШ, мм | 1-я | 61,8±4,2 | 56,7±3,6 | 3,46; <0,001 |
| 2-я | 59,0±3,6 | 57,8±3,7 | 2,4; 0,016 | |
| Боль в позвоночнике по ВАШ, мм | 1-я | 65,5±3,8 | 62,3±3,4 | 2,98; 0,003 |
| 2-я | 62,0±4,2 | 60,2±4,1 | 2,35; 0,019 | |
| Утренняя скованность по ВАШ, мм | 1-я | 66,5±3,4 | 63,0±2,95 | 3,17; 0,0015 |
| 2-я | 61,5±3,8 | 60,4±3,7 | 2,55; 0,01 | |
| Утренняя скованность, мин | 1-я | 75,2±12,7 | 66,4±11,5 | 3,4; <0,001 |
| 2-я | 80,9±12,3 | 77,6±11,6 | 2,02; 0,043 | |
| СЗП по ВАШ, мм (врач) | 1-я | 56,7±3,0 | 54,2±3,0 | 3,0; 0,0024 |
| 2-я | 55,2±3,4 | 53,9±3,2 | 2,1; 0,032 | |
| СЗП по ВАШ, мм (пациент) | 1-я | 65,0±3,4 | 62,8±3,5 | 2,7; 0,007 |
| 2-я | 62,7±4,3 | 61,8±4,1 | 2,0; 0,044 | |
| СОЭ, мм/ч | 1-я | 27,3±1,8 | 25,1±1,8 | 2,8; 0,005 |
| 2-я | 27,0±1,7 | 25,6±1,4 | 2,5; 0,012 | |
| СРБ, МЕ/мл | 1-я | 7,8±0,7 | 7,0±0,63 | 2,9; 0,003 |
| 2-я | 7,2±0,58 | 7,0±0,51 | 2,1; 0,033 |
Динамика суставного синдрома и клинико-лабораторной активности заболевания в обеих группах наблюдения была положительной. Однако следует отметить, что в 1-й группе регресс показателей выраженности болевого синдрома был более значимым, чем у пациентов 2-й группы. А именно, показатели ЧБС и ЧПС в 1-й группе снизились на 15 и 22% (р=0,0079 и р=0,0022 соответственно), а динамика их во 2-й группе была менее значимой (р=0,013 и р=0,017 соответственно). Также у пациентов 1-й группы наблюдалось высокодостоверное (р<0,001) уменьшение продолжительности утренней скованности и боли в суставах, а во 2-й группе они были менее значимы (соответственно р=0,043 и р=0,016). В отношении показателей лабораторной активности — СОЭ и СРБ — положительная динамика у больных ПА 1-й группы также имела большую достоверность (р=0,005 и р=0,003), чем у пациентов 2-й группы (р=0,012 и р=0,033 соответственно).
По окончании периода наблюдения в группе пациентов, принимавших мелатонин, значимо снизились частота и уровень выраженности депрессивных расстройств по ШДГ (р=0,0098), а также показатель ЛТ (р=0,009). Во 2-й группе вышеуказанные показатели не претерпели изменений. Данные представлены в табл. 2.
| Показатель | 1-я группа (n=22) | 2-я группа (n=21) | ||
|---|---|---|---|---|
| До лечения | После лечения | До лечения | После лечения | |
| ШДГ, баллов | 19,7±1,1 | 18,4±1,1* | 15,0±1,1 | 14,7±1,0 |
| РТ, баллов | 40,8±1,3 | 39,9±1,3 | 33,8±2,0 | 33,2±1,9 |
| ЛТ, баллов | 47,7±1,5 | 46,3±1,5* | 43,1±1,6 | 42,3±1,5 |
*Достоверность изменений показателей в группах (р<0,05) в сравнении с начальными значениями.
Проведенная в динамике оценка показателей КЖ (опросник SF-36) выявила у больных 1-й группы значительное улучшение параметров физического компонента здоровья, в большей мере за счет повышения RP и ВР на 57,4 и 37,8% по сравнению с исходными показателями. VT и RE также возросли на 35,6 и 43,5% соответственно, что обусловлено уменьшением выраженности депрессивных и психовегетативных расстройств на фоне лечения препаратом мелатонина. У пациентов 2-й группы все исследуемые показатели не претерпели значимых изменений в динамике.
ВЫВОДЫ
У больных ПА с нарушениями в психоэмоциональном статусе выявлено достоверно значимое снижение показателей психологического и физического здоровья в соответствии с опросником оценки КЖ SF-36, высокая частота депрессивных расстройств (53,5% пациентов), разнообразные расстройства сна и ощущения утренней усталости после пробуждения.
В группе пациентов, пролеченных с применением мелатонина, отмечалось улучшение общего состояния (значительное улучшение параметров физического компонента здоровья, снижение уровня депрессивных и психовегетативных расстройств), а также более значимое, чем у больных, не получавших мелатонин, снижение интенсивности болевых ощущений, длительности утренней скованности, ЧБС и ЧПС.
Включение в комплексную терапию ПА препарата мелатонина способствует не только уменьшению признаков депрессии и расстройств сна, но и снижению выраженности проявлений хронического болевого синдрома и как следствие — улучшению КЖ пациентов с данной патологией.
Список использованной литературы
- Арушанян Э.Б., Бейер Э.В. (2002) Иммунотропные свойства эпифизарного мелатонина. Эксперим. и клинич. Фармакология, 65(5): 73–80.
- Белялов Ф.И. (2010) Психические расстройства в практике терапевта. РИО ИГИУВа, Иркутск, 296 с.
- Броше Е.А., Губана-Вакулик Г.И., Горбач Т.В. (2007) Роль мелатонина в патогенезе псориаза. Вестн. дерматологии и венерологии, 1: 20–22.
- Каратеев А.Е., Каратеев Д.Е., Лучихина Е.Л. и др. (2004) Первый опыт применения мелатонина для коррекции нарушений сна у больных с ревматоидным артритом. Науч.-практ. ревматол., 4: 73–76.
- Лысенко Г.И., Ткаченко В.И. (2007) Проблема боли в общеврачебной практике. Медкнига, Киев, 196 с.
- Новик А.А., Ионова Т.И. (2002) Руководство по исследованию качества жизни в медицине. Санкт-Петербург, 320 с.
- Свінціцький А.С. (2008) Псоріатичний артрит: сучасний стан проблеми. Здоров’я України, 11: 85–88.
- Шухов В.С. (2004) Боль. Клинические рекомендации по ведению больных с различными болевыми синдромами. РМЖ, 12(7): 3–11.
- Forrest C.M., Mackay G.M. et al. (2007) Inflammatory status and kynurenine metabolism in rheumatoid arthritis treated with melatonin. Br. J. Clin. Pharmacol., 64: 517–526.
- Gladman D.D., Antoni C., Mease P. (2005) Psoriatic arthritis: epidemiology, clinical features, course, and outcome. Ann. Rheum. Dis., 64: 14–17.
- Hamilton M. (1969) Standardised assessment and recording of depressive symptoms. Psychiatr. Neurol. Neurochir., 72: 201–205.
- Spielberger C.D., Gorsuch R.L., Lushene R.E. (1970) Manual for the State-Trait Anxiety Inventory. Consulting Psychologist Press, Palo Alto, CA, 38 р.
- Taylor W., Gladman D., Helliwell P. et al. (2006) Classification criteria for psoriatic arthritis: development of new criteria from a large international study. Arthritis Rheum., 54: 2665–2673.
- Waheed A., Раk J. et al. (2006) The burden of anxiety and depression among patients with chronic rheumatologic disorders. Med. Assoc., 56(5): 243.
- Ware J.E. (2000) SF-36 health survey. Manual and interpretacion quide., р. 305–310.
Адреса для листування:
Ребров Борис Олексійович
91045, Луганськ,
кв. 50-річчя Оборони Луганська, 1 г
ДЗ «Луганський державний
медичний університет»,
кафедра внутрішньої медицини факультету
післядипломної освіти
Е-mail: fpdo@ukr.net

Leave a comment